세균성 뇌수막염
세균성 뇌수막염 개요
진단: 뇌척수액(CSF) 검사
항목
소견
개방 압력 (Opening pressure)
>180 mmH2O
백혈구 (WBC)
10~10,000/µL (호중구 우세)
포도당
<40 mg/dL (<2.2 mmol/L)
(CSF/혈청 비율 <0.4)단백질
>45 mg/dL (>0.45 g/L)
경험적 항생제 치료 (Empirical Therapy)
< 3개월 : ampicillin + ceftriaxone
3개월 ~55세, 면역 정상: Vancomycin + 3세대 Cephalosporin (Ceftriaxone, Cefotaxime, cefepime)
>55세 또는 알코올중독, 면역저하: Vancomycin + 3세대 Cephalosporin + Ampicillin (Listeria 커버)
원내감염/신경외과 수술 후/호중구감소증: Vancomycin + Ceftazidime (or Meropenem) + ampicillin (Pseudomonas 커버)
보조 요법: Dexamethasone
적응증: 성인 Pneumococcal meningitis 의심/확진 시, 소아 Hib meningitis
투여 시기: 반드시 첫 항생제 투여 전 혹은 동시에 투여 (항생제 투여 후에는 효과 떨어짐)
[1] Harrison 22e, pg.1121 (Table 143-1, Table 143-2)
폐렴사슬알균 (Streptococcus pneumoniae)
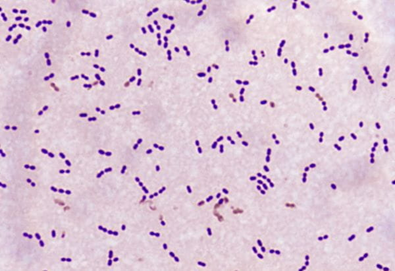
특징
Gram(+) lancet-shaped diplococci (쌍구균)
성인 세균성 뇌수막염의 가장 흔한 원인 (~50%)
위험 인자
폐렴, 부비동염, 중이염 등 선행 감염
알코올 중독, 당뇨, 비장절제술(Splenectomy) 후, 저감마글로불린혈증, 보체 결핍
치료 (Meningitis)
경험적 치료: Vancomycin + 3세대 Cephalosporin (Ceftriaxone or Cefotaxime)
Penicillin 내성균 증가로 인해 Vancomycin 병용 필수
표적 치료 (감수성 결과 확인 후):
Penicillin 감수성 (MIC <0.06): Penicillin G
Penicillin 내성 / Ceph 감수성: Ceftriaxone or Cefotaxime
Ceph 내성 (MIC ≥2): Vancomycin + Ceftriaxone (or Cefotaxime)
예방
폐렴구균 백신 (PCV, PPSV23)
[1] Harrison 22e, pg.1121 (Table 143-3), pg.1193
Listeria Monocytogenes
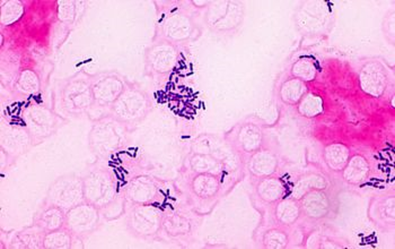
특징
Gram(+) bacillus (rods), 세포 내 기생
오염된 음식(치즈, 델리미트, 우유 등) 섭취로 감염
위험군
신생아 (<1개월), 50~60세 이상 고령, 임산부
면역저하자 (세포성 면역 결핍: 장기이식, 림프종, 스테로이드 사용자)
치료
1차 치료: Ampicillin (or Penicillin G) + Gentamicin
Gentamicin은 시너지 효과를 위해 추가 (최소 21일 치료 권장)
Penicillin 알레르기 시: Trimethoprim-sulfamethoxazole (TMP-SMX)
주의: Cephalosporin은 Listeria에 효과 없음 (내성)
[1] Harrison 22e, pg.1121 (Table 143-3), pg.1227-1229
세균성 뇌수막염 원인균 및 항생제 요약
원인균 | 치료 항생제 | 비고 |
|---|---|---|
Streptococcus pneumoniae | Vancomycin + 3세대 Cepha | Penicillin 감수성 확인 전까지 Vancomycin 병용 필수 |
Neisseria meningitidis | 3세대 Cepha | 접촉자 예방: Rifampin, Ciprofloxacin, Ceftriaxone |
Listeria monocytogenes | Ampicillin + Gentamicin | Cephalosporin 내성 |
Haemophilus influenzae | 3세대 Cepha | β-lactamase 생성 여부와 무관하게 3세대 Cepha 추천 |
Gram(-) Bacilli | 3세대 Cepha | - |
Pseudomonas aeruginosa | Ceftazidime or Cefepime or Meropenem | Ceftriaxone은 효과 없음 |
[1] Harrison 22e, pg.1121-1122 (Table 143-3)
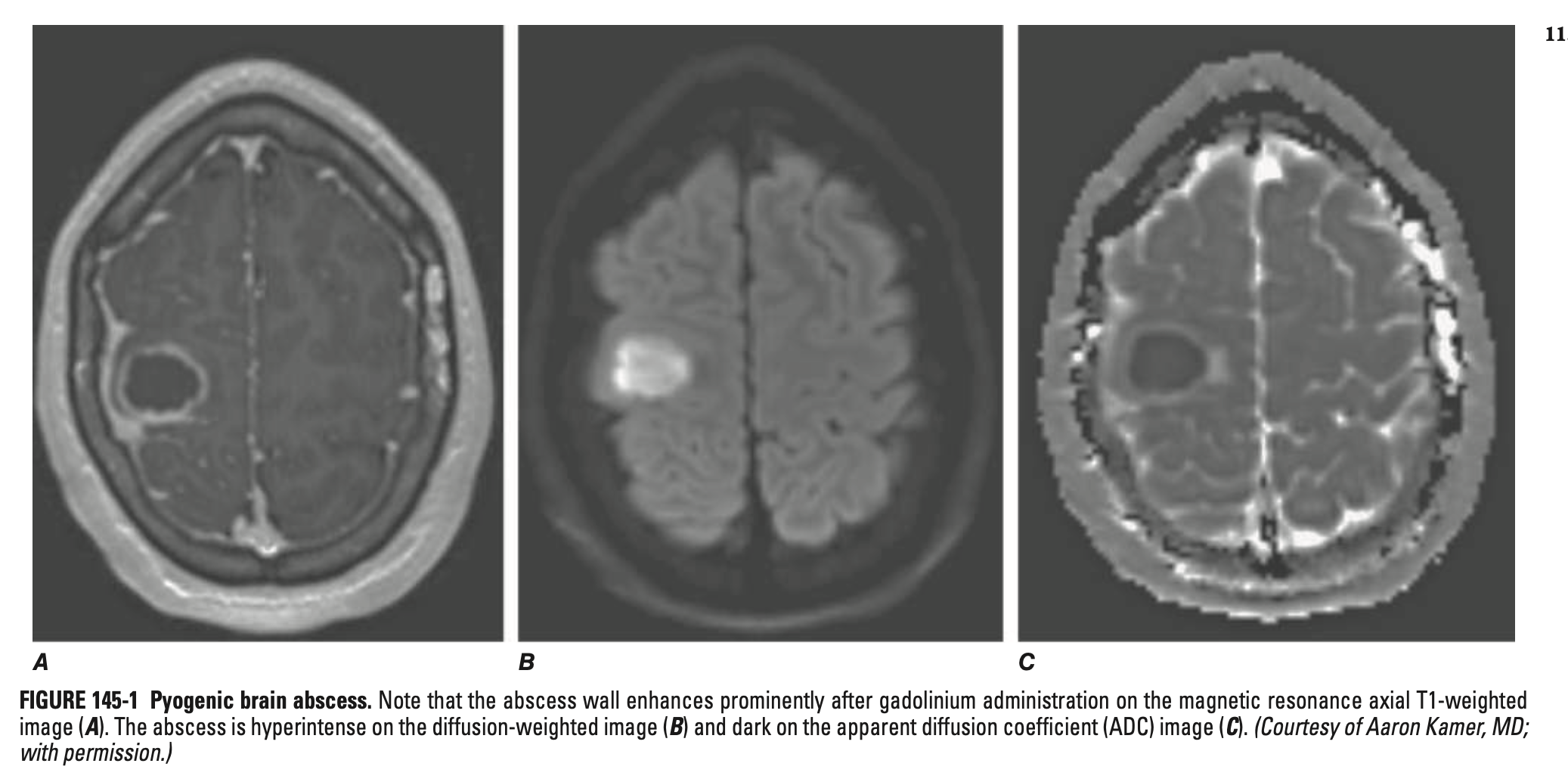
뇌농양 (Brain abscess)
정의: 뇌 실질에 발생한 국소적 화농성 감염, 혈관화된 피막 형성
역학
위험인자: 중이염, 부비동염, 다른 신체의 화농성 감염, 두부 외상(penetrating), 신경외과적 수술/시술, 치아 감염
임상 양상
두통, 발열, 국소 신경학적 증상
농양 위치에 따른 증상
뇌압상승에 따른 징후
진단 및 검사
영상검사: MRI (DOC), CT
치료
경험적 항생제 (3/4세대 세팔로스포린 + 메트로니다졸)+ 신경외과적 배액술
항생제 단독 치료: 배액술이 어렵거나, capsule이 형성되어있지 않거나, 농양이 작은 경우 (<2-3cm), 전신 컨디션이 불량한 경우만
덱사메타손: routine하게 투여하지 않음 (뇌압상승/mass effect가 저명한 경우, 또는 농양 주위 뇌부종이 심한 경우에만 고려)
[1] Harrison 22e, pg.1135-1138
기타 화농성 감염
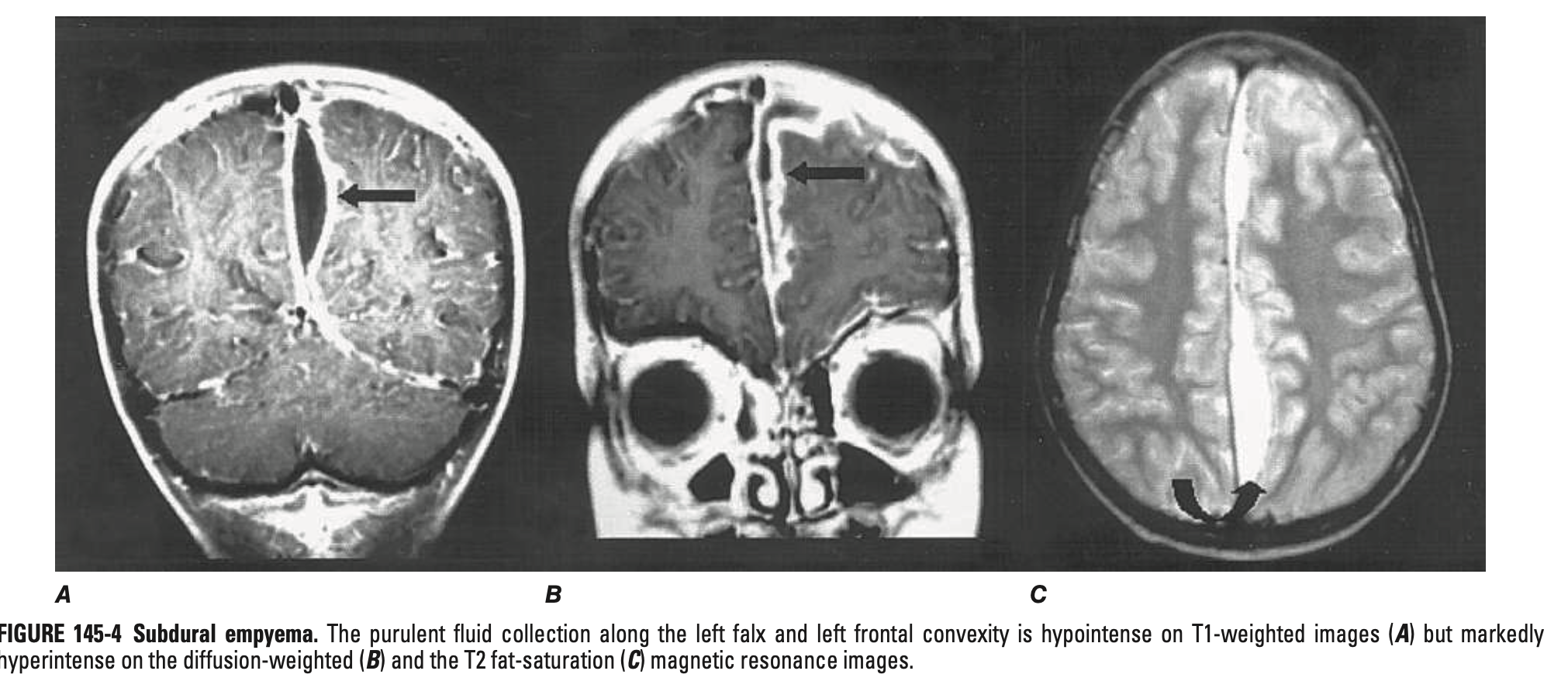
경막하 농흉 (Subdural empyema) / 경막 외 농양 (Epidural abscess)
정의: 경막하/경막외 공간에 농양이 형성
임상 양상
발열, 점점 악화되는 두통
알려진 부비동염이 있으면서 두통 및 발생하는 경우 반드시 의심
경부 강직, 경련, 국소 신경학적 증상/징후, 뇌압상승의 징후
병변 반대측 hemiparesis 흔하게 발생
진단: MRI > CT
치료: 내과적 응급
수술적 배액 + 경험적 항생제
지역사회감염: 3세대 세팔로스포린 + vancomycin + metronidazole
병원내감염: carbapenem (anaerobic cover가 되는 meropenem, imipenem 사용)+ vancomycin
뇌정맥동의 화농성 혈전정맥염 (Supprative thrombophlebitis of cerebral venous sinus)
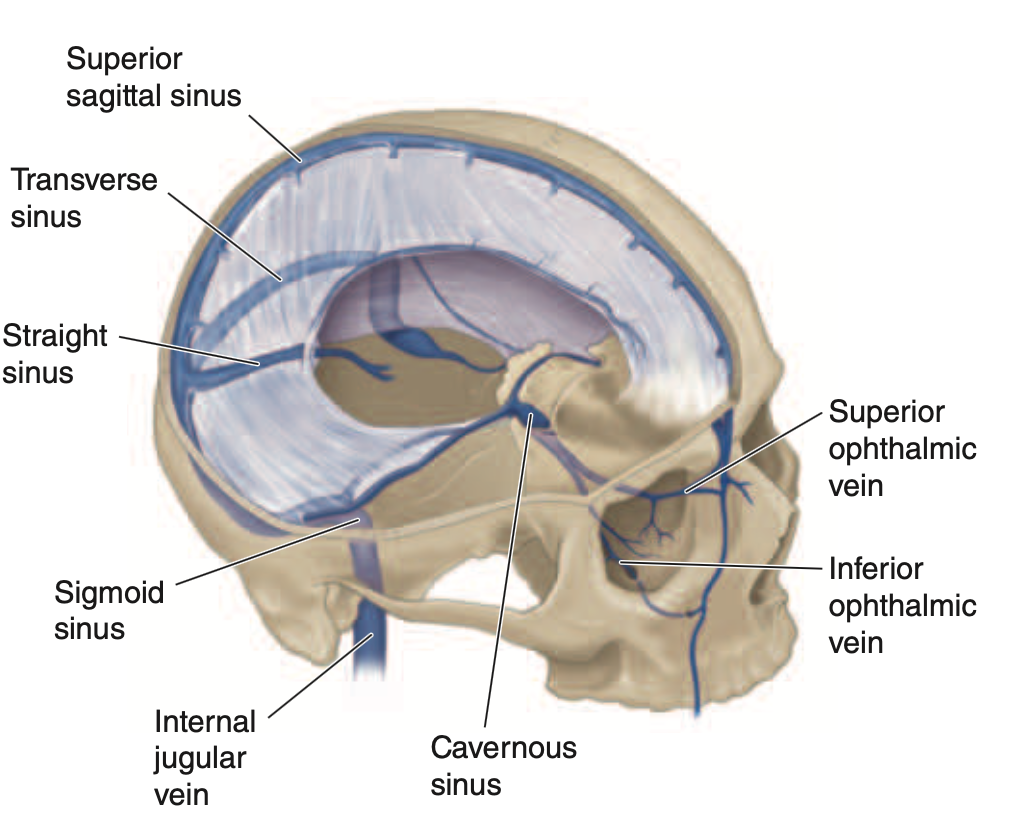
특징: 뇌정맥동은 valve 가 없어서 혈액학적 감염이 양방향으로 퍼질 수 있음
임상 양상:
발열, 오심 및 구토, 경련, 두통
의식 소실이 빠르게 진행할 수 있음
cavernous sinus 를 지나는 뇌신경 (CN 3,4,5,6) 영향 → 안검하수, 결막 부종, EOM 장애 등 발생 가능
Transverse sinus 침범시: 두통 및 이통이 가장 흔한 증상
진단
MRI → contrast enhanced MR venography / CT venography / cerebral angiography
치료
수액, 항생제, 항응고제 (heparin 제제)
[1] Harrison 22e, pg.1138-1143
연습문제 20문제
0/20 완료
1개의 글
by
삼파장
·
6일 전
궁금합니다
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)