칸디다증
칸디다증
(1) 개요 및 역학
원인균
Candida albicans (m/c, 약 50%)
Non-albicans 증가 추세: C. glabrata (최근 Nakaseomyces glabratus로 재분류), C. parapsilosis, C. tropicalis
Candida auris (긴급한 위협): 다제내성, 병원 내 집단 감염 유발, 피부 집락 형성
(2) 진단
배양검사 (Gold standard): 혈액, 조직 등 무균 검체에서 검출 시 진단
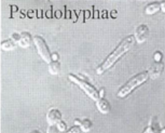
KOH smear: C. albicans에서 pseudohypae(가성균사) 관찰
보조적 검사: Beta-D-glucan (높은 음성 예측도), T2 magnetic resonance
(3) 임상양상
A. 점막-피부 칸디다증
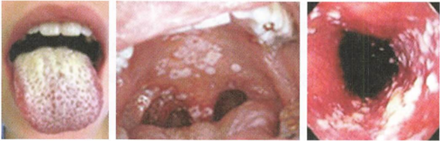
구인두 칸디다증(Thrush): 긁으면 벗겨지는 백색 반점 (백반증과 감별)
식도 칸디다증: 에이즈 정의 질환, 삼킴 곤란
외음질 칸디다증(VVC): 치즈 같은 분비물, 소양감
위험인자: 항생제 사용, 당뇨병, 임신 (HIV는 주요 위험인자 아님)
B. 침습성 칸디다증 (Invasive Candidiasis)
1) 칸디다혈증 (Candidemia)
침습성 진균 감염의 m/c, 병원 내 혈류 감염의 주요 원인
중심정맥관(C-line) 등 혈관 내 카테터가 주요 감염원
안과 검진 필수: 증상 없어도 모든 칸디다혈증 환자에서 시행 (칸디다 안내염, 맥락망막염 확인)
2) 급성/만성 파종성 칸디다증
급성: 호중구 감소 환자, 피부 병변(홍반성 구진/결절), 다발성 장기 침범
만성 (Hepatosplenic): 호중구 수치 회복기에 지속되는 발열, RUQ 통증, ALP 상승, 간/비장의 다발성 미세농양
(4) 치료 및 예방
비침습성(점막) 칸디다증 치료
국소 제제(Nystatin, Clotrimazole) 또는 경구 Fluconazole
최신 약제 (재발성 vulvovaginitis): Ibrexafungerp, Oteseconazole
침습성 칸디다증 치료 (칸디다혈증)
1차 치료제: Echinocandin계 (Caspofungin, Micafungin, Anidulafungin, Rezafungin)
Fluconazole로 변경(De-escalation) 조건 (모두 만족 시)
임상적으로 안정됨
분리된 균주가 Fluconazole에 감수성임
반복 시행한 혈액 배양에서 음전 확인됨
C. auris 치료: Echinocandin 우선 사용 (Azole, Polyene 내성 흔함)
처치 및 예방
혈관 카테터 제거 또는 교체 (필수)
C. auris: 철저한 접촉 격리, 환경 소독(염소계 소독제), 손 위생
[1] Harrison 22e, Chap. 222 Candidiasis
연습문제 12문제
0/12 완료
0개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)