괴사성 근막염 & 가스괴저
괴사성 근막염
1. 임상적 진단
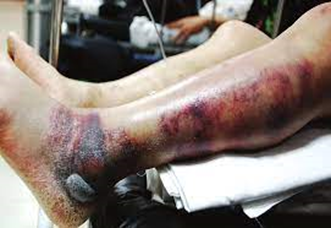
통증 : 신체 검진 소견에 비해 과도하게 심한 통증 (Pain out of proportion)
피부 소견 : 부종(Edema), 단단한 경결(Brawny induration), 보라색 물집(Violaceous bullae), 피부 박리(Skin sloughing), 마찰음(Crepitus)
전신 독성 : 발열, 빈맥, 저혈압, 쇼크 등 Systemic toxicity 징후
감별 포인트 : 연조직염(Cellulitis)과 달리 경계가 불분명하고 진행이 매우 빠르며 전신 독성이 심함
2. 영상 및 검사실 진단
영상 검사
단순 방사선(X-ray) : 연조직 내 가스 음영 확인 (특이적이나 민감도 낮음)
CT 또는 MRI : 감염의 깊이, 농양 형성, 근막 침범 여부, 가스 존재 확인에 유용
검사실 소견
LRINEC score : CRP, WBC, Hb, Na, Cr, Glucose 등을 이용해 선별
CPK 상승 : 근육 침범(Myositis/Myonecrosis) 시 상승
WBC 증가, 젖산(Lactate) 상승, 신기능 저하 확인
미생물학적 진단
Gram stain : 삼출물이나 생검 조직 염색 (균의 유무 및 백혈구 확인)
배양(Culture) : 호기성 및 혐기성 배양 (조직/체액), 혈액 배양(Blood culture) 필수
확진 검사
동결절편 생검(Frozen section biopsy) : 수술 중 시행, 근막의 괴사 확인 및 SSSS/TEN 등과 감별
수술적 탐색(Surgical exploration) : 근막의 괴사, 회색빛 변화(Dishwater pus), 저항 없이 박리됨(Finger test positive) 확인
3. 치료
즉각적인 수술적 탐색 및 괴사 조직 제거 (Surgical debridement) - 가장 중요
진단과 동시에 치료적 목적
필요 시 24-48시간 내 재수술(Second look op)
구획증후군(Compartment syndrome) 의심 시 근막절개술(Fasciotomy) 시행
4. 항생제 치료
경험적 치료 (Empiric Therapy) : 다균성 감염(Type I)과 MRSA, Gram-negative 모두 커버
Vancomycin + Piperacillin/Tazobactam (또는 Carbapenem / Ceftriaxone+Metronidazole)
Plus Clindamycin : 독소 생성 억제 목적 (Eagle effect 억제)
표적 치료 (Targeted Therapy)
Group A Streptococcus (Type II) : Penicillin G + Clindamycin
Mixed infection : 배양 결과에 따라 조절 (Ampicillin/Sulbactam 등)
[1] Harrison 22e, Chap 134
가스괴저
1. 정의 및 원인
정의 : 클로스트리디움(Clostridium) 균이 근육을 침범하여 괴사와 가스를 유발하는 치명적인 감염
원인균
외상성(Traumatic) : Clostridium perfringens (가장 흔함)
자발성(Spontaneous) : Clostridium septicum (대장암, 백혈병 등 기저질환과 연관)
2. 임상 양상
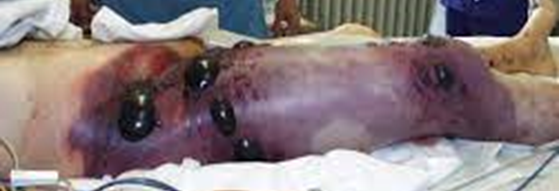
특징 : 상처 부위의 극심한 통증(Pain out of proportion)이 갑자기 발생
피부 소견 : 초기 창백 → 구리빛(Bronze) → 보라색/검은색 물집(Bullae)
촉진 소견 : 마찰음(Crepitus, 가스), 부종, 압통
분비물 : 달콤하거나 썩은 냄새(Sweet/Mousy odor)가 나는 묽은 혈성 분비물(Dishwater pus)
전신 증상 : 빈맥, 저혈압, 쇼크, 용혈(Hemolysis)에 의한 황달/신부전 (발열은 없을 수도 있음)
3. 진단
Gram Stain (핵심) : Gram-positive rods (Boxcar shape) + 백혈구(Neutrophils)가 거의 없음 (독소에 의해 백혈구가 파괴됨)
영상 검사 : X-ray 또는 CT에서 근육 층의 가스 음영 확인
배양 : 혐기성 배양 (혈액 배양 양성률 높음)
4. 치료
수술 : 즉각적이고 광범위한 괴사 조직 절제(Debridement) 또는 절단 (가장 중요)
항생제
표준 요법 : Penicillin G (3-4 mU IV q4h) + Clindamycin (600-900 mg IV q8h)
페니실린 알레르기 시 : Clindamycin 단독, 또는 Vancomycin, 또는 Metronidazole
경험적 치료(균 확인 전) : Vancomycin + Pip/Tazo (또는 Carbapenem) + Clindamycin (세균성 괴사성 근막염과 감별 전까지)
보조 요법 : 고압 산소 치료(Hyperbaric oxygen therapy) - 수술과 항생제의 보조적 수단 (생존율 향상 근거는 논란 있음)
[1] Harrison 22e, Chap 159
괴사성 근막염 vs 가스괴저 vs 푸르니에 괴저 ??
공부하다보면 괴사성 근막염과 가스괴저, 푸르니에 괴저 등이 왜 구분되는지 헷갈린다. 하지만 결국 임상적으로 그렇게 불리는 것이지 결국 가스괴저, 푸르니에 괴저 등은 모두 괴사성 근막염에 해당되는 내용이고, 하나의 아형이라고 생각하면 된다!
괴사성 연조직 감염(Necrotizing Soft Tissue Infections, NSTI)은 원인균에 따라 크게 세 가지 형태로 분류함. 임상적으로 가스괴저, 푸르니에 괴저 등은 발생 부위나 원인균에 따른 명칭이며, 모두 즉각적인 수술이 필요한 응급 질환이라는 점이 핵심.
1. Type I (Polymicrobial, 다균성)
원인 : 호기성균(Aerobes)과 혐기성균(Anaerobes)의 복합 감염
균주 : Enterobacteriaceae (E. coli, Klebsiella 등), Streptococci, Anaerobes (Bacteroides, Peptostreptococcus 등)
특징 : 고령, 당뇨, 면역저하자, 수술 후 환자에서 흔함
예시 : Fournier's gangrene (회음부 괴사성 근막염)
2. Type II (Monomicrobial, 단일균성)
원인 : 단일 균주에 의한 감염, 주로 Group A Streptococcus (GAS)
균주 : Streptococcus pyogenes, Staphylococcus aureus (MRSA 포함)
특징 : 젊고 건강한 사람에서도 발생 가능, 외상력(경미할 수 있음) 동반, 진행 속도 매우 빠름
별칭 : Flesh-eating bacteria syndrome
3. Type III (Clostridial Myonecrosis)
원인 : Clostridium 종에 의한 근육 괴사
균주 : Clostridium perfringens, Clostridium septicum, Clostridium sordellii
특징 : 가스괴저(Gas gangrene)라고 불림. 가스 형성, 크레피투스(Crepitus), 쇼크 등 전신 증상이 빠르게 나타남. 예후가 가장 나쁨.
[1] Harrison 22e, Chap 134
연습문제 11문제
0/11 완료
1개의 글
by
호랑호랑이
·
2026년 5월 9일
Gram Stain (핵심) : Gram-positive rods (Boxcar shape) + 백혈구(Neutrophils)가 거의 없음 (독소에 의해 백혈구가 파괴됨)
영상 검사 : X-ray 또는 CT에서 근육 층의 가스 음영 확인
배양 : 혐기성 배양 (혈액 배양 양성률 높음)
그럼 wbc가 감소해 있나?
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)