면역학 개요
영유아 면역계의 특징
출생 후 첫 몇 년간의 영유아는 면역계가 완전히 성숙하지 않은 상태로, 성인과 다른 독특한 감염 질환 양상을 보이며, 감염에 대한 취약성을 높이는 주요 원인이 된다. 선천성 면역결핍 질환은 비록 드물지만, 조기에 발견하여 적절히 관리하지 않으면 반복적이고 심각한 감염으로 인해 생명을 위협하거나 영구적인 장기 손상을 초래할 수 있다. 따라서 소아의 정상적인 면역 발달 과정을 이해하고, 면역결핍을 시사하는 위험 신호를 인지하는 것은 소아과 임상에서 매우 중요하다.
면역학적 미성숙: 영유아 면역계는 선천면역과 후천면역(적응면역) 모두 기능적으로 미성숙한 상태. 이는 감염에 대한 방어 능력이 저하되어 있음을 의미함.
수동 면역 의존성: 출생 초기에는 모체로부터 받은 항체(수동 면역)에 크게 의존하여 감염으로부터 보호받음.
능동 면역 발달: 생후 환경에 노출되고 예방 접종을 통해 점진적으로 자신만의 능동 면역을 획득해 나감.
Th2 편향성: 신생아의 면역 반응은 세포성 면역(Th1)보다 체액성 면역(Th2) 쪽으로 편향되는 경향이 있어, 특정 병원체(특히 세포 내 기생균)에 대한 방어 능력이 상대적으로 약함
후천 면역(Acquired Immunity)의 발달
[체액성 면역 (B세포)]
체액성 면역은 B세포가 생성하는 항체를 통해 병원체에 대항하는 면역 반응임. 영유아의 체액성 면역은 모체로부터의 수동 면역과 자체적인 능동 면역 획득 과정이 복합적으로 작용
수동 면역 (Passive Immunity)
임신 중 태반을 통해 모체의 IgG 항체가 태아에게 전달됨. 이는 신생아가 출생 직후 마주하는 다양한 병원체로부터 보호받는 가장 중요한 기전임.
출생 시 신생아의 혈중 IgG 농도는 모체와 비슷하거나 약간 높은 수준임.
모체로부터 받은 IgG는 생후 점차 분해되어 감소하며, 생후 3~6개월에 최저치에 도달함.
이 시기에는 아기 스스로의 IgG 생산 능력이 아직 미숙하여, 모체로부터 받은 항체와 자체 생산 항체 모두 부족한 '생리적 저감마글로불린혈증(Physiologic hypogammaglobulinemia)' 시기를 겪게 됨.
이 기간은 영아가 세균성 감염에 가장 취약한 시기이며, 반복적인 호흡기 감염 등이 발생할 수 있음.
능동 면역 (Active Immunity)
IgM: 가장 크기가 커서 태반을 통과하지 못함. 태아기에 소량 생산이 가능하며, 출생 후 감염에 노출되면 가장 먼저 반응하여 증가하는 항체. 선천성 감염(TORCH 등)이 있을 경우, 제대혈/신생아 검사에서 IgM 수치가 증가
IgA: 주로 점막 표면에서 감염을 방어하는 역할을 함. 모유 수유를 통해 모체의 분비형 IgA(secretory IgA)를 전달받아 초기 위장관 및 호흡기 감염을 예방할 수 있음. 자체적인 IgA 생산은 생후 점진적으로 이루어지며, 성인 수준에 도달하는 데는 수년이 걸림.
다당류 항원에 대한 반응 미숙: 폐렴구균, 수막구균, 헤모필루스 인플루엔자 B형(Hib)과 같은 피막성 세균의 주 항원인 다당류(polysaccharide)에 대한 항체 생성 능력이 만 2세 이전까지 매우 미숙함. 이는 T세포 비의존적 항원(T-independent antigen)에 대한 B세포 반응이 미성숙하기 때문으로, 해당 균에 의한 침습성 감염의 위험이 높음
[세포성 면역 (T세포)]
세포성 면역은 T세포가 직접 감염된 세포를 제거하거나 다른 면역세포의 기능을 조절하는 역할을 함. 바이러스나 세포 내 기생균에 대한 방어에 핵심적임.
T세포 수와 구성: 신생아는 성인보다 절대적인 T세포 수가 많지만, 대부분이 항원을 경험한 적이 없는 미경험 T세포(Naive T cell, CD45RA+)로 구성되어 있음. 항원 특이적인 기억 T세포(Memory T cell, CD45RO+)가 부족하여 2차 감염 시 신속하고 강력한 반응을 보이기가 어려움.
사이토카인 분비 능력: 신생아의 T세포는 성인에 비해 인터페론 감마(IFN-γ)와 같은 Th1 사이토카인 분비 능력이 저하되어 있고, IL-4, IL-5, IL-10과 같은 Th2 사이토카인을 분비하는 경향(Th2 bias)을 보임. 이는 세포 내 기생균(예: 결핵균, 리스테리아) 및 바이러스에 대한 방어력을 약화시키는 요인이 될 수 있음.
세포독성 기능 저하: 바이러스에 감염된 세포나 종양 세포를 직접 파괴하는 세포독성 T세포(Cytotoxic T lymphocyte, CTL)와 자연살해세포(Natural Killer, NK cell)의 기능이 성인에 비해 상대적으로 저하되어 있음.
면역결핍증의 임상적 접근
면역결핍을 의심해야하는 임상 소견 (Warning signs): 다음 중 2가지 이상에 해당할 경우 정밀 검사 필요
1년에 8회 이상 새로운 귀 감염(중이염)이 발생함.
1년에 2회 이상 심각한 부비동염이 발생함.
2개월 이상 항생제를 복용해도 효과가 거의 없음.
1년에 2회 이상 폐렴이 발생함.
성장 부전 (Failure to thrive): 영아의 체중 증가나 성장이 정상적으로 이루어지지 않음.
반복적인 깊은 피부 농양이나 장기 농양.
지속적인 구강 아구창이나 피부의 진균 감염.
감염 치료를 위해 정맥주사 항생제가 필요함.
2회 이상의 전신/심부 장기 감염(예: 뇌수막염, 골수염, 패혈증)
일차 면역결핍증의 가족력
추가적으로 고려해야 할 중요한 소견
기회 감염: 주폐포자충(Pneumocystis jirovecii), 칸디다(Candida), 아스페르길루스(Aspergillus), 비정형 미코박테리아(atypical mycobacteria) 등 정상 면역 상태에서는 잘 발생하지 않는 병원체에 의한 감염.
생백신 접종 후 이상 반응: BCG 접종 후 발생한 파종성 BCG 감염(BCG-osis), 로타바이러스 백신 접종 후 지속되는 설사 등.
비감염성 임상 양상: 설명되지 않는 만성 설사, 자가면역질환(혈구감소증, 관절염 등) 동반, 악성 종양(특히 림프종) 발생, 특징적인 외모(예: 디조지 증후군), 피부 이상(습진, 모세혈관확장증 등)
감염 종류
항체 결핍: 그람 양성균 (폐렴 사슬알균 등) 감염
세포면역 결핍: 바이러스, 진균, 원충, mycobacteria, 기회 감염
중성구 결핍: 비전형적인 균 감염
보체 결핍 (C6,7,8): neisseria 감염
발병 시기
신체검사
항체 또는 세포면역결핍 시 반복되는 인후감염에도 불구하고 경부 림프절, 아데노이드, 편도가 발견되지 않음. 만성 중이염, 만성기침, 설사, 간비장비대 등 나타남
진단검사
면역결핍증이 의심될 경우, 단계적인 검사를 통해 원인을 규명함. 병력 청취와 진찰을 통해 의심되는 면역계의 결함 부위(체액성, 세포성, 포식세포, 보체)를 추정한 후 검사를 계획
초기검사
일반혈액검사 (CBC with differential count) 및 혈액도말검사
림프구 감소증 (Lymphopenia): T세포 결핍(특히 SCID)을 강력히 시사함. (신생아/영아 기준: < 2,500-3,000/μL)
호중구 감소증 (Neutropenia): 선천성 호중구 감소증, 포식세포 결핍 등을 의심할 수 있음.
혈소판 감소증 (Thrombocytopenia): 습진 동반시 비스코트-올드리치 증후군(Wiskott-Aldrich syndrome)을 시사함.
혈액도말검사에서 Howell-Jolly 소체는 무비증(asplenia)을 시사할 수 있음
선별검사
면역글로불린 정량 검사 (Quantitative Immunoglobulins)
IgG, IgA, IgM, IgE 수치를 측정함.
연령별 정상치를 반드시 확인하여 비교해야 함. (생리적 저감마글로불린혈증 시기 고려)
B세포 결핍증 진단의 핵심적인 검사
백신 접종 후 항체 반응 측정 (Specific antibody response):파상풍, 디프테리아 톡소이드(단백질 항원)나 폐렴구균 백신(다당류 항원) 접종 전후의 항체가를 비교하여 항체 생성 능력을 직접 평가
T 세포수, T-helper cell (CD4) 세포 수, T-suppressor 세포 (CD8) 수
지연피부반응검사: 항원을 피부에 접종하고 48시간 후 발적과 경결 관찰
흉부 X-ray
신생아 시기에 흉선(thymus) 음영이 보이지 않으면 T세포 발달에 문제가 있는 디조지 증후군이나 SCID를 의심할 수 있음
보체 선별 검사 (Complement Screening)
CH50 (Total hemolytic complement): 고전 경로(classical pathway)의 전체적인 기능을 평가함. C1~C9 결핍 시 감소.
AH50: 대체 경로(alternative pathway)의 기능을 평가함.
확진검사
B세포 기능 및 수 평가
B세포 아형 분석 (B cell subset analysis): 유세포 분석(flow cytometry)을 통해 혈중 B세포(CD19+, CD20+)의 수와 비율을 측정함. XLA에서는 B세포가 거의 관찰되지 않음.
동종혈구응집소(Isohemagglutinin) 측정: 혈액형이 A형 또는 B형인 환자에서 anti-B 또는 anti-A 항체(주로 IgM)가 생성되는지 확인.
T세포 기능 및 수 평가
T세포 아형 분석 (T cell subset analysis): 유세포 분석으로 총 T세포(CD3+), 도움 T세포(CD4+), 세포독성 T세포(CD8+)의 수와 비율(CD4/CD8 ratio)을 측정함. SCID, 디조지 증후군 등 세포면역결핍 진단에 핵심적임.
림프구 증식 반응 검사 (Lymphocyte proliferation assay):환자의 림프구를 분리하여 PHA, ConA와 같은 유사분열물질(mitogen)이나 특정 항원으로 자극했을 때 얼마나 잘 증식하는지 평가함. T세포의 기능적 능력을 보는 가장 중요한 검사 중 하나임.
포식세포 기능 평가
호중구 산화 폭발 검사 (Neutrophil oxidative burst test): - DHR (Dihydrorhodamine) test: 현재 표준 검사. 유세포 분석을 이용하여 호중구가 자극을 받았을 때 활성산소(respiratory burst)를 얼마나 잘 생성하는지 정량적으로 평가함. 만성 육아종증(CGD) 진단에 결정적임. - NBT (Nitroblue tetrazolium) test: 과거에 사용되던 방법. 활성산소가 NBT를 환원시켜 청색의 formazan을 형성하는 원리를 이용.
백혈구 부착 분자 검사 (Leukocyte adhesion molecule analysis): 유세포 분석으로 호중구 표면의 부착 단백질(CD11/CD18) 발현을 확인. 백혈구 부착 결핍증(LAD) 진단에 사용됨.
유전자 검사 (Genetic testing)
의심되는 특정 질환에 대한 원인 유전자 돌연변이를 직접 확인하는 확진 검사 (예: BTK 유전자, 22q11.2 FISH, WAS 유전자 등)
면역결핍질환 요약
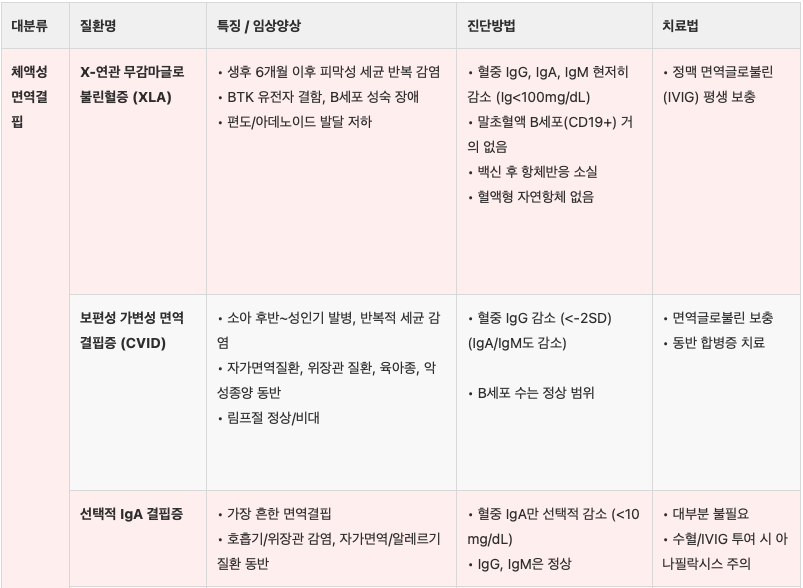
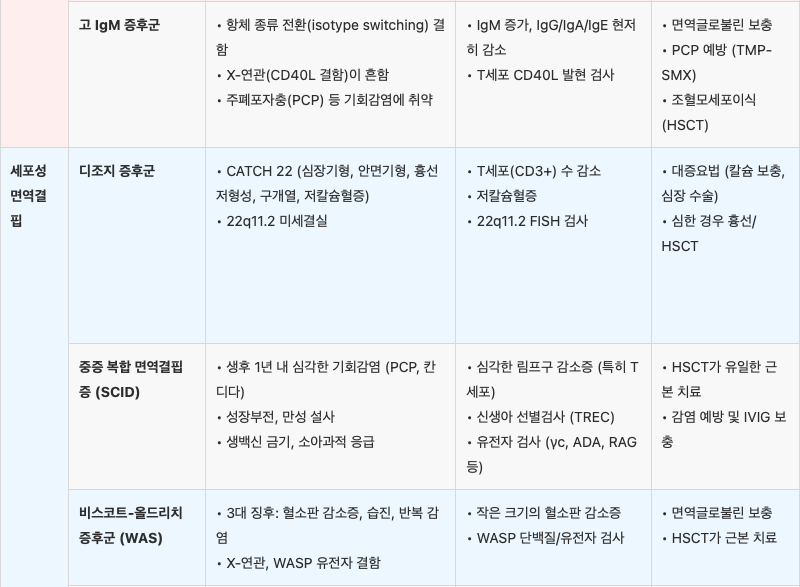
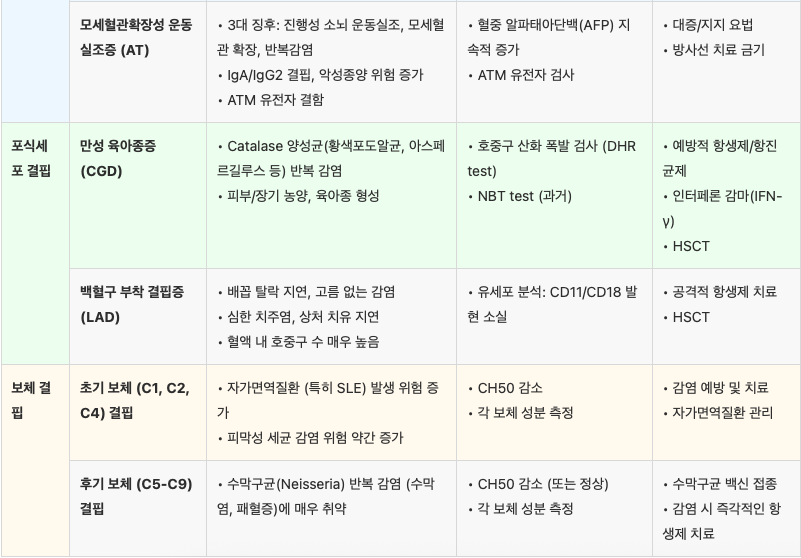
[1] 홍창의 12e, pg. 218-245
연습문제 24문제
0/24 완료
0개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)
