체내 항상성 유지기전 (체액, 나트륨, 칼륨)
체액의 구성과 조절
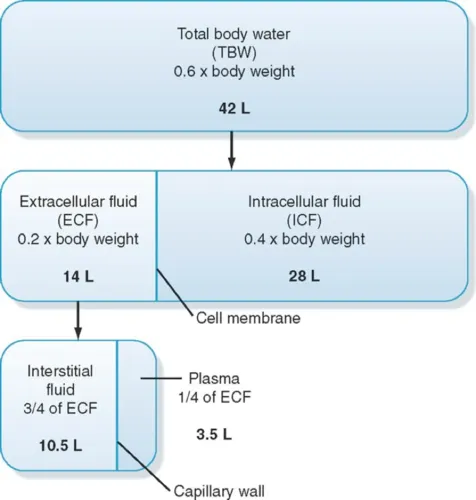
1. 체액의 분포
총 체액 (Total Body Water, TBW): 체중의 60% (예: 100kg 기준 60 L)
세포내액 (Intracellular Fluid, ICF): TBW의 2/3 (체중의 40%, 40 L)
세포외액 (Extracellular Fluid, ECF): TBW의 1/3 (체중의 20%, 20 L)
간질액 (Interstitial fluid): ECF의 3/4 (15 L)
혈장 (Plasma): ECF의 1/4 (5 L)
구획 간 장벽
세포막 (Cell membrane): ICF와 ECF 분리
모세혈관벽 (Capillary wall): 간질액과 혈장 분리
2. 삼투압 조절
유효 삼투압 물질 (Effective Osmole)
세포막을 쉽게 통과하지 못해 물을 끌어당기는 물질
예: Na+, K+, Glucose
(참고: Urea(BUN)는 쉽게 통과하므로 유효 삼투압 아님)
수분 균형 (Water Balance) → Tonicity 조절
주요 조절자: 갈증, 바소프레신(ADH)
감지 (Sensor):
뇌 시상하부의 삼투수용체(Osmoreceptors)
(보조적: 혈압/체액량 감소 감지 - Baroreceptors)
반응 (Effector):
갈증 유발: → 물 섭취 증가
ADH 분비: → 신장 집합관(Collecting duct)에서 아쿠아포린-2(AQP2) 에 작용
결과: 수분 재흡수 촉진 → 소변 농축 (소변량 감소), 혈장 삼투압 정상화
삼투압 갭 (Osmolar Gap)
정의: (실제 측정 삼투압) - (계산 삼투압)
계산 삼투압 공식: (2×Na)+(Glucose/18)+(BUN/2.8)
정상 범위: 10 ~ 15 mOsm/kg
임상적 의미: 갭 증가는 메탄올, 에틸렌 글리콜 등 미측정 삼투압 물질 존재 시사
나트륨 평형과 체액량의 조절
핵심 원리
소듐(Na+)의 총량이 세포외액(ECF)의 양(체액량)을 결정
물(Water)은 삼투압(Osmolarity)을 조절하고, 소듐(Na+)은 용적(Volume)을 조절
1. 감지 시스템 (Sensors: Baroreceptors)
역할: 유효 동맥 혈류량 (체액량) 및 혈압 감지
위치
고압 수용체 (High-pressure):
경동맥동 (Carotid sinus)
대동맥궁 (Aortic arch)
저압 수용체 (Low-pressure):
심방 (Atrium)
사구체옆장치 (JG apparatus)
2. 조절 시스템 (Effectors): 체액량 변화에 따라 4가지 주요 시스템이 반응
상황 | 체액량 감소 (Hypovolemia) ⬇️ | 체액량 증가 (Hypervolemia) ⬆️ |
RAAS (레닌-안지오텐신) | 활성화 (Na+ 재흡수) | 억제 (Na+ 배설) |
교감신경계 (SNS) | 활성화 (혈관 수축) | 억제 (혈관 이완) |
ANP / BNP | 억제 | 활성화 (Na+ 배설) |
ADH (항이뇨호르몬) | 활성화 (물 보유) | 억제 (물 배설) |
3. 시스템별 상세 작용
ANP / BNP (이뇨 펩타이드)
분비: 체액량 증가 → 심방 팽창 (Atrial stretch)
작용:
말초 혈관 확장 (Peripheral vasodilation)
직접적 나트륨 이뇨 (Direct natriuresis) → 소변량 증가
결과: 체액량 감소, 혈압 하강, 부종 감소
임상 응용: 호흡곤란(dyspnea) 환자에서 심부전(CHF) 감별 (수치 증가 시 CHF 시사)
교감신경계 (SNS)
활성화: 혈압 감소 (Baroreceptor 감지)
작용:
말초 혈관 수축 (Peripheral vasoconstriction)
RAAS 활성화
결과: 혈압 상승, 신장 혈류 감소 (Na+ 배설 감소)
RAA 축 (RAAS)
활성화: 저혈량증(Hypovolemia) → 신장 관류 감소 (JG apparatus 감지)
경로:
레닌(Renin) 분비
→ 안지오텐신(Angiotensin) II 생성
→ 알도스테론(Aldosterone) 분비
결과: Na+ 및 물 재흡수 촉진 → 체액량 증가, 혈압 상승
**압력 나트륨 이뇨 (Pressure Natriuresis)
정의: 혈압(Pressure) 상승이 신장의 나트륨 배설(Natriuresis)을 유발하는 현상
급성 기전:
소듐(Na+) 섭취 증가
→ 체액량 / 혈압(BP) 증가
→ 신장 모세혈관 정수압(hydrostatic pressure) 증가
→ 신세뇨관 Na+ 재흡수 감소
→ 소변으로 Na+ 배설 증가
만성적 특징:
만성 과다 섭취: 기전이 둔화되어 체액량 증가 및 고혈압 유발 가능
우측 이동 (Right Shift): 고혈압 환자는 정상인보다 더 높은 혈압이 되어야만 Na+ 배설이 일어남
신세뇨관에서의 소디움 흡수와 운반
개요: 세뇨관 수송 기전
신세뇨관은 분절에 따라 특화된 상피세포로 구성되어 선택적인 용질 및 수분 수송을 담당함.
수송 경로는 세포를 통과하는 세포 경유 수송(cellular transport)과 세포 사이를 통과하는 세포 주위 수송(paracellular transport)으로 나뉨
대부분의 용질 수송은 기저측막(basolateral membrane)의 Na⁺/K⁺-ATPase에 의해 형성된 Na⁺ 농도 기울기에 의해 이차적으로 구동됨
|
|
|
[Principal cell]
[Intercalated cell]
[Innermedullary collecting duct]
|
[1] Harrison 22e, pg. 2363-2372
세뇨관 기능장애

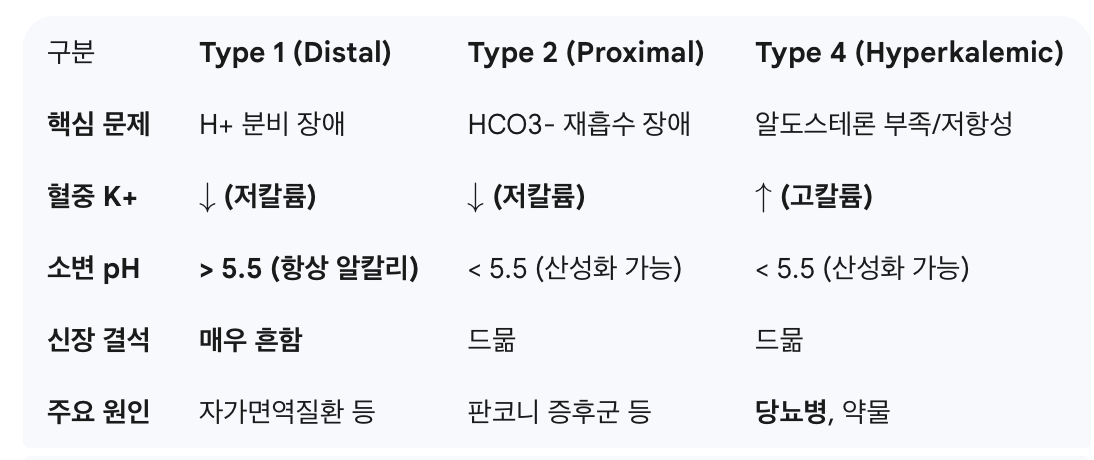
** RTA (Renal Tubular Acidosis)란?
신장(콩팥)의 세뇨관 기능에 문제가 생겨, 소변으로 산(H+)을 제대로 배출하지 못하거나 중탄산염(HCO3-)을 적절히 재흡수하지 못해 혈액이 산성화되는 질환군
근위세뇨관 (Proximal Tubule)
판코니 증후군 (Fanconi's Syndrome): 근위세뇨관의 전반적인 기능 장애로 인해 다양한 물질이 소변으로 소실
전해질: 저칼륨혈증성, 정상 음이온차 대사성 산증 (제2형 신세관산증) , 인산뇨 (저인산혈증 및 신성 구루병 유발 가능) , 저요산혈증
기타 소변 소견: 신성 당뇨 (Renal glycosuria) , 아미노산뇨증 (Aminoaciduria)
RTA type 2
Na+-HCO3- cotransporter 이상, HCO3-의 재흡수 저하
특징: 저칼륨혈증 & 대사성 산증, 소변 pH < 5.5 (distal tubule에서 H+ 배설하여 소변 산성화 가능)
RTA 1에 비해 산증이 덜함
헨레고리 (Loop of Henle)
Batter syndrome & Gitelman syndrome
바터 증후군 (Bartter's Syndrome): 헨레고리 상행각의 염류 재흡수 장애가 특징
전해질: 저칼륨혈증성 대사성 알칼리증
소변 소견: 고칼슘뇨증 , 소변 농축 능력 장애.
혈압: 정상 or 저혈압, 이차성 고알도스테론 혈증
가족성 저칼슘뇨성 고칼슘혈증 (Familial Hypocalciuric Hypercalcemia): 칼슘감지수용체(CaSR) 이상으로 발생
혈액: 고칼슘혈증
소변: 저칼슘뇨증
원위세뇨관 및 집합관 (Distal Tubule & Collecting Duct)
기텔만 증후군 (Gitelman's Syndrome): 원위세뇨관의 NaCl 공동수송체 기능 이상
전해질: 저칼륨혈증성 대사성 알칼리증 , 저마그네슘혈증, 저염소혈증
소변 소견: 저칼슘뇨증 , 소변 농축 능력은 보존
리들 증후군 (Liddle's Syndrome): 상피세포 나트륨 채널(ENaC)의 기능 항진으로 나트륨 재흡수 증가
전해질: 저칼륨혈증성 대사성 알칼리증
혈압: 고혈압
호르몬: 레닌과 알도스테론 수치가 억제
RTA type 1
distal tubule ~ collecting duct에서 H+분비의 이상
특징: 저칼륨혈증 & 대사성 산증, 소변 pH>5.5
주요 합병증: 신결석, 신석회화 발생 (소변이 알칼리성을 띠어 Ca의 용해도가 낮기 때문)
RTA type 4
알도스테론 결핍 또는 기능 저하 (Hypoaldosteronism)
혈액: 대사성 산증 (정상 음이온차), 고칼륨혈증 (↑K)
소변: pH < 5.5 (가능)
이유: H+ 분비 기능 자체가 망가진 Type 1과 달리, 알도스테론 자극 부족으로 인한 암모니아(NH3) 생성 감소가 주 원인. 산성화 능력 자체는 일부 보존됨.
주요 원인: 당뇨병 콩팥병증 (가장 흔함), ACE 억제제/ARB, NSAIDs 등 약물
[1] Harrison 22e, pg. 2368
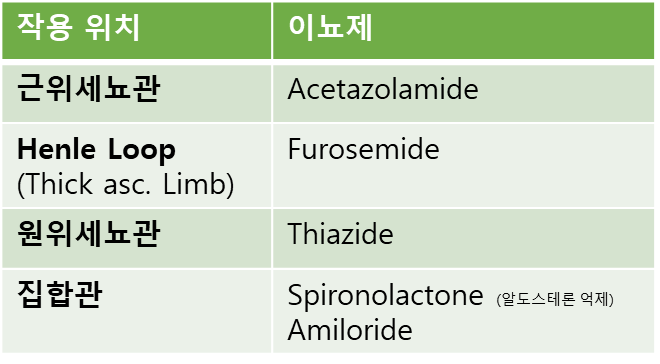
이뇨제의 작용
정의
신장의 특정 부위에서 Na+와 물의 재흡수를 억제하여 소변량을 늘리는 약물
** Acetazolamide(Carbonic anhydrase inhibitor): 이뇨 작용은 약하나, 소변을 알칼리화 시키는데 유용
계열별 작용 부위 및 기전
탄산탈수효소 억제제 (아세타졸라마이드):
부위: 근위세뇨관
기전: 탄산탈수효소 억제 → HCO3 재흡수 억제 (소변 알칼리화)
SGLT2 억제제 (-gliflozin):
부위: 근위세뇨관
기전: SGLT2 억제 → 포도당, Na+ 재흡수 억제 (삼투성 이뇨), 사구체 과여과 교정
루프 이뇨제 (푸로세미드):
부위: 헨레고리 굵은 상행각
기전: NKCC2 억제 → Na+, K+, 2Cl- 재흡수 억제 (강력한 이뇨), Ca2+, Mg2+ 배설 촉진
티아지드계 이뇨제 (히드로클로로티아지드, 클로르탈리돈):
부위: 원위세뇨관
기전: NCC 억제 → Na+, Cl- 재흡수 억제, Ca2+ 재흡수 촉진
칼륨 보존 이뇨제:
부위: 집합관 주세포
ENaC 차단제 (아밀로라이드): ENaC 직접 차단
MRA (스피로노락톤, 피네레논): 알도스테론 수용체 길항
저칼륨혈증 유발 : Furosemide, Thiazide
고칼륨혈증 유발 : ACEi, ARB, Spironolactone, NSAIDs
신결석(고칼슘뇨증) 예방: Thiazide
[1] Harrison 22e, pg. 2363-2372, 2385-2397
체내 칼륨 농도의 조절
1. 세포 내/외 이동 (Internal Balance)
K+를 세포 안으로 이동시키는 요인
Insulin
β-agonist
Alkalosis (알칼리증): H+ out, K+ in
Thyroid hormone (갑상선 호르몬)
Cf. THPP (Thyrotoxic Periodic Paralysis, 갑상선중독 주기성 마비)
K+를 세포 밖으로 이동시키는 요인
Acidosis (산증), 고삼투압, 세포 용해 등
2. 신장 배설 조절 (External Balance - Main Control)
Aldosterone (알도스테론)
주요 조절자 (Main control)
원위 세뇨관/집합관에서 K+ 분비 촉진
빠른 세뇨관 유속 (Faster tubular flow)
K+ 농도 구배를 유지하여 분비 촉진
예: 이뇨제 사용 시
흡수되지 않는 음이온(Non-absorbed anion) 증가
세뇨관 내강의 음전하(lumen negativity) 증가 → K+ 분비 촉진
예시:
Systemic alkalosis (전신성 알칼리증): 소변 내 HCO3- (중탄산염) 증가 → 함께 anion인 K+ 분비 촉진
DKA (당뇨병성 케톤산증): 소변 내 케톤체 (β-hydroxybutyrate 등) 증가
**응용: 구토와 저칼륨혈증
구토 (Vomiting) → 위산(H+) 대량 소실 (GI H+ loss) → Systemic alkalosis
→ 신장의 보상: 소변으로 HCO3- 배설 증가 (Urine HCO3- excretion ↑)
→ (HCO3-가 non-absorbed anion 역할) → 세뇨관 내 음전하 증가 → → 신장 K+ 소실 (Renal K+ loss)
→ 저칼륨혈증 (Hypokalemia)
연습문제 13문제
0/13 완료
0개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)