알레르기성 세관사이질 콩팥염
알레르기성 세관사이질 콩팥염 (Allergic interstitial nephritis, AIN)
원인
약물 과민반응 (70~90%): 가장 흔한 원인
항생제: Penicillins, Cephalosporins, Sulfonamides, Rifampin, Ciprofloxacin
Proton Pump Inhibitors (PPIs): 최근 빈도 증가, 투약 수개월 후에도 발생 가능
NSAIDs: 종종 신증후군 범위의 단백뇨 동반
면역관문억제제 (Immune Checkpoint Inhibitors): PD-1/PD-L1 inhibitors, CTLA-4 inhibitors
임상 양상
급성 신손상 (AKI): 설명되지 않는 크레아티닌의 상승
Classic Triad (발열, 발진, 말초 호산구 증가): 원인 약제 사용 7-10일 후 발생
비특이적 증상: 권태감, 오심, 구토, 옆구리 통증
진단
소변 검사: 농뇨(Pyuria), 백혈구 원주(WBC cast), 미세혈뇨, 단백뇨(대부분 <1g/day, NSAID인 경우 >3g/day 가능)
주의: 요중 호산구(Urinary eosinophils) 검사는 민감도/특이도가 낮아 권장되지 않음
혈액 검사: 말초혈액 호산구 증가증 (약 35%에서만 관찰, 약물 유발성일 때 더 흔함)
신장 생검 (Renal Biopsy): 비특이적인 양상을 보이는 경우 확진 검사로 시행
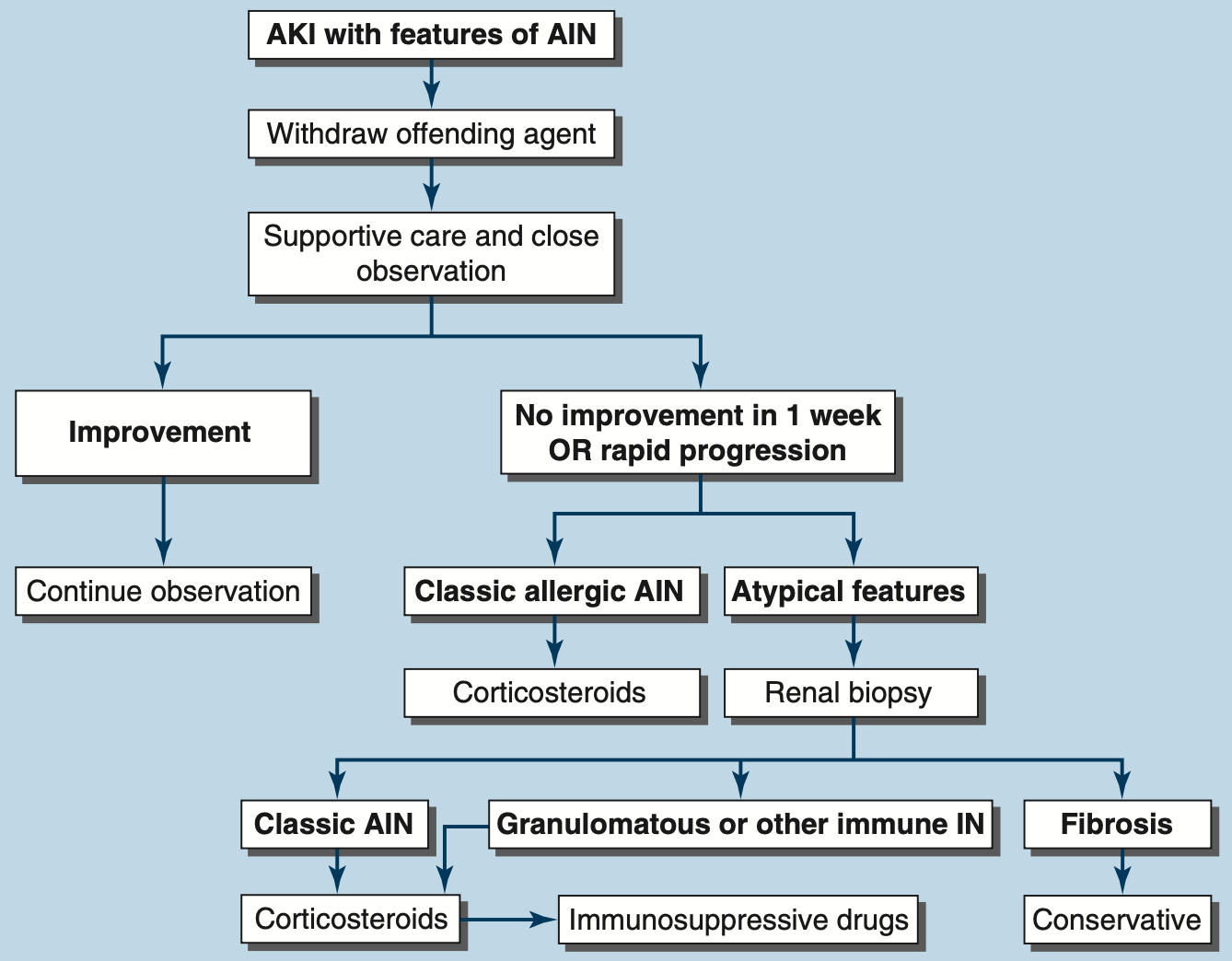
치료
원인 약물 중단 (가장 중요) 및 보존적 치료
Glucocorticoids
약물 중단 후 수일 내에 신기능 호전이 없거나, 신손상이 심한 경우 고려
초기 치료: Prednisone 1 mg/kg/day (최대 60mg) 4~6주 후 감량
조기 투여가 신기능 회복을 가속화하고 투석 의존성을 줄일 수 있음
[1] Harrison 22e, pg. 2437-2438
연습문제 6문제
0/6 완료
0개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)