당뇨병
당뇨병 진단 및 분류
(1) 당뇨병 진단
1) 당뇨병 진단 기준
다음, 다뇨, 체중감소 + 무작위 혈당 ≥ 200mg/dL
공복 혈당(FPG) ≥ 126mg/dL
75g 경구당부하검사(OGTT) 2시간 후 ≥ 200mg/dL
HbA1c ≥ 6.5%
1 경우(전형적 증상+고혈당): 그 자체로 확진 가능
2 ~ 4 경우: 명백한 고혈당 증상이 없다면 다른 날 재검하여 확인 필요
같은 날 두 가지 지표가 동시에 기준을 넘으면 확진 가능
2) 임신성 당뇨병(GDM) 진단 기준
임신 24~28주 선별검사 시행 (1단계 또는 2단계 접근법 중 선택)
1단계 접근법 (IADPSG): 공복 75g OGTT
진단: 공복≥ 92, 1hr≥ 180, 2hr≥ 153 (1가지 이상 만족 시)
2단계 접근법 (NIH/ACOG)
1단계(선별): 비공복 50g 경구당부하 (GCT)
1시간 후 ≥ 140 mg/dL → 확진검사 시행
2단계(확진): 100g OGTT (Carpenter-Coustan 기준)
공복≥ 95, 1hr≥ 180, 2hr≥ 155, 3hr≥ 140 “95-180-155-140” 중 2가지 이상
3) 당뇨병 전단계 (Prediabetes) 기준
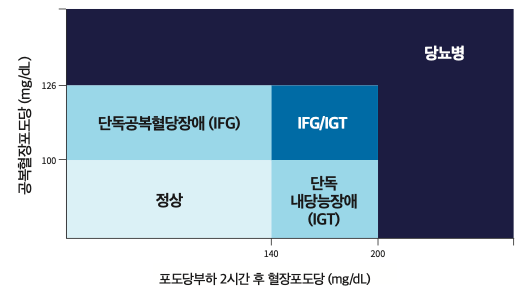
공복혈당장애 (IFG): 100 ≤ FPG ≤ 125 mg/dL
내당능장애 (IGT): 140 ≤ OGTT 2hr ≤ 199 mg/dL
당화혈색소 (HbA1c): 5.7 ~ 6.4%
4) 1형 당뇨와 2형 당뇨 감별
1형 당뇨: 자가면역 기전(췌장 베타세포 파괴), 절대적 인슐린 결핍
- 특징: 케톤산증 경향, 자가항체 양성 (GAD, IA-2, ZnT8)
- C-peptide: 공복 < 0.6 ng/mL (인슐린 분비능 고갈 시사)2형 당뇨: 인슐린 저항성 + 상대적 인슐린 분비 결핍
- 특징: 비만 동반 흔함, 가족력 강함, 대사증후군 동반
- C-peptide: 공복 ≥ 1.0 ng/mL (정상 또는 증가)
[1] Harrison 22e, pg.3196
[2] 2025 당뇨병 진료지침, pg.14-17
당뇨병 치료
(1) 제2형 당뇨병 치료 알고리즘 (2025 가이드라인)
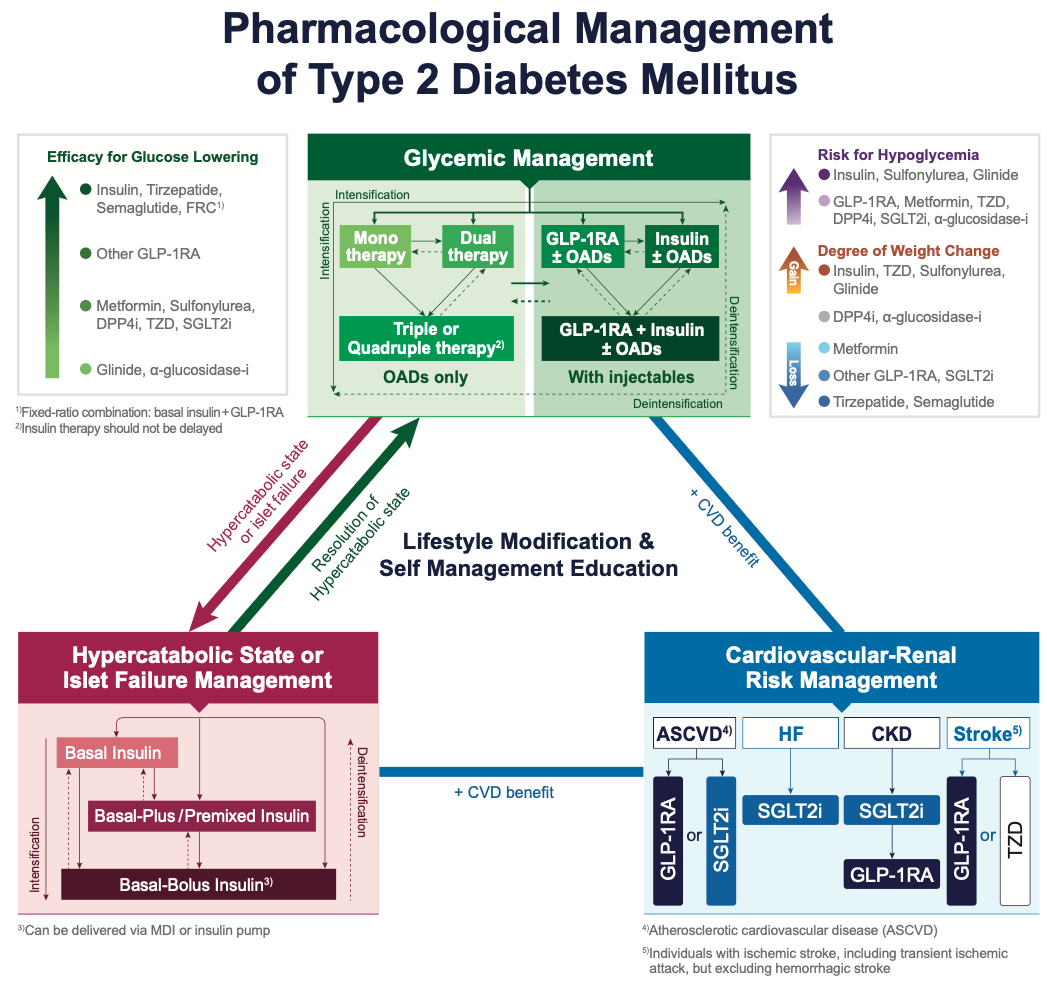
1차 치료: 생활습관 교정 + 메트포민 (Metformin)
- 금기나 부작용이 없는 한 우선 사용
- 최근 가이드라인: 동반질환(ASCVD, 심부전, 만성신장질환)이 있는 경우 메트포민보다 (SGLT2i, GLP-1RA) 우선 고려 가능
(2) 동반질환에 따른 약제 선택 (매우 중요)
죽상경화심혈관질환 (ASCVD) 또는 고위험군:
- GLP-1 RA 또는 SGLT2 억제제 (심혈관 이익 입증된 약제)
- HbA1c 수치와 무관하게 우선 사용 권고심부전 (Heart Failure):
- SGLT2 억제제 (HFrEF, HFpEF 모두 권고)만성신장질환 (CKD, 알부민뇨 동반):
- SGLT2 억제제 (우선 권고)
- SGLT2i 사용 불가 시 GLP-1 RA 고려
(3) 그 외 고려사항 (동반질환 없는 경우)
저혈당 최소화 필요: DPP-4i, GLP-1RA, SGLT2i, TZD
체중 감량 필요: GLP-1 RA, SGLT2i (Tirzepatide, Semaglutide 등)
비용 고려: Sulfonylurea, TZD
(4) 인슐린 치료 적응증
제1형 당뇨병 (필수)
제2형 당뇨병에서:
- 진단 시 HbA1c > 10% 또는 혈당 > 300 mg/dL
- 심한 고혈당 증상 (다음, 다뇨, 체중감소)
- 고혈당 위기 (DKA, HHS)
- 경구약제로 조절되지 않을 때
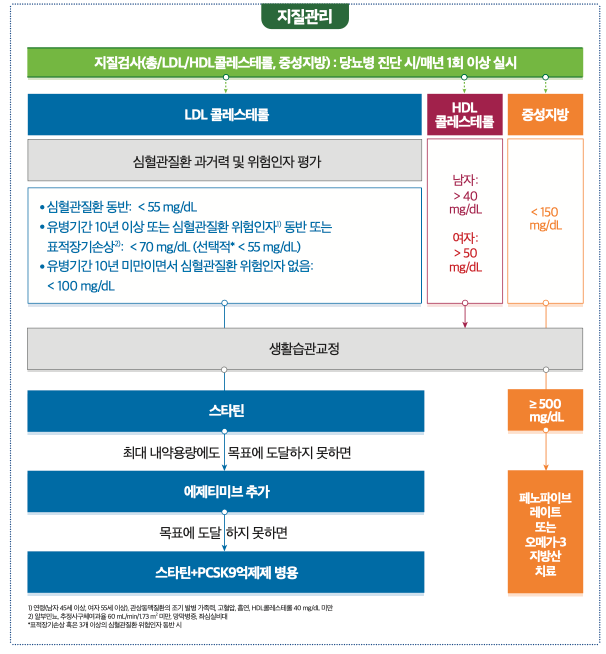
(5) 혈압 및 지질 관리 목표
혈압: < 130/80 mmHg (일반적 목표 및 심혈관질환/알부민뇨 동반 시)
LDL 콜레스테롤:
- 심혈관질환(ASCVD) 동반 시: < 55 mg/dL
- 표적장기손상이나 3개 이상의 주요심혈관질환 위험인자를 동반시: < 55 mg/dL- 유병기간 10년 이상이거나 표적장기손상/주요위험인자 동반 시: < 70 mg/dL
- 유병기간이 10년 미만이고 주요심혈관질환 위험인자를 동반하지 않은 경우: < 100 mg/dL
[1] 2025 당뇨병 진료지침, pg.179 , pg.199-201
[2] Harrison 22e, pg.3215
혈당강하제
약제 계열 (주요 성분) | 작용 기전 및 복용법 | 임상 지표 (체중 / 저혈당 / HbA1c) | 주의사항 및 금기 |
Biguanides (Metformin) | • 간에서 당 신생 억제 • 말초 인슐린 감수성 개선 • 식사와 함께 투약 (위장장애 예방) • 저용량 시작 후 점차 증량 | • 체중: 변화 없음/감소 • 저혈당: 없음 • 강하효과: 1.0~2.0% | [주의] 젖산산증, 위장장애(설사, 구역 등), 비타민 B12 결핍 • 정맥 조영제 사용 시: 신기능 저하(eGFR 30-60) 동반 시 48시간 중단 [금기] 신장장애(eGFR < 30), 급성/만성 대사산증 |
SGLT2 inhibitors (Dapagliflozin, Empagliflozin 등) | • 신장에서 포도당 재흡수 억제 (소변으로 당 배출) • 식사 무관 복용 • 장점: 심부전 입원 감소, 신장 보호, ASCVD 이득, 체중 감소 | • 체중: 감소 • 저혈당: 없음 • 강하효과: 0.5~1.0% | [주의] 케톤산증, 체액량 감소, 요로성 패혈증 및 신우신염, 회음부 괴사성 근막염 • eGFR < 45인 경우 효과 감소 [금기] 투석 환자 |
Dual GIP/GLP-1 RA (Tirzepatide) | • 인슐린 분비↑, 글루카곤↓ • 위 배출 지연, 식욕 억제 (포만감) • 주 1회 피하주사 | • 체중: 감소 • 저혈당: 없음 • 강하효과: 1.6~1.7% | [주의] 췌장염, 담낭질환, 위장관 질환, 급성 신손상, 당뇨병성 망막병증 [금기] 갑상선 수질암 또는 MEN2 과거력/가족력 |
GLP-1 RA (Liraglutide, Dulaglutide 등) | • 포도당 의존 인슐린 분비↑, 글루카곤↓ • 위 배출 지연 • 일 1~2회 또는 주 1회 피하주사 • 강력한 체중 감소, ASCVD 예방 효과, 신장 보호 | • 체중: 감소 • 저혈당: 없음 • 강하효과: 0.8~1.5% | [주의] 췌장염, 급성 신장손상, 중증 위장관질환(권장 안 함), 담낭질환 [금기] 갑상선 수질암 또는 MEN2 과거력/가족력 |
DPP-4 inhibitors (Sitagliptin, Linagliptin 등) | • 인크레틴(GLP-1, GIP) 분해 억제 • 식후 혈당 개선 효과, 저혈당 적음 • 식사 무관 복용 | • 체중: 변화 없음 • 저혈당: 없음 • 강하효과: 0.5~1.0% | [주의] 췌장염, 중증 관절통 • 수포성 유사 천포창 (Linagliptin, Vildagliptin) • 심부전 입원 위험 증가 (Saxagliptin) |
Sulfonylureas (Glimepiride, Gliclazide 등) | • 췌장 베타세포 자극하여 인슐린 분비 증가 • 식전 복용 | • 체중: 증가 • 저혈당: 있음 • 강하효과: 1.0~2.0% | [주의] 저혈당 위험 (특히 노인 환자 주의), 용혈성 빈혈 (G6PD 결핍 환자) |
Thiazolidinediones (Pioglitazone, Lobeglitazone) | • 근육/지방조직의 인슐린 민감성 개선 • 식사 무관, 일 1회 복용 | • 체중: 증가 • 저혈당: 없음 • 강하효과: 0.5~1.4% | [주의] 심부전 악화, 부종, 골절 위험 증가 [금기] NYHA Class III/IV 심부전, 활동성 방광암 (Pioglitazone) |
Alpha-glucosidase inhibitors (Acarbose, Voglibose) | • 상부 위장관에서 다당류 흡수 억제 • 식후 고혈당 개선 • 하루 3회, 식사 직전 복용 | • 체중: 변화 없음 • 저혈당: 없음 • 강하효과: 0.5~1.0% | [주의] 소화기계 부작용 (복부 팽만감, 방귀, 묽은 변 등), 급성 간염 [금기] 소화흡수 장애를 동반한 만성 장질환 |
Meglitinides (Repaglinide, Nateglinide 등) | • 췌장 베타세포 자극 (빠른 작용) • 식후 혈당 개선 • 하루 2~4회, 식사 직전 복용 | • 체중: 증가 • 저혈당: 있음 • 강하효과: 0.5~1.5% | [금기] 겜피브로질(Gemfibrozil)과 병용 투여 금기 (Repaglinide) |
질환별 약제 선택 요약

[1] 2025 당뇨병 진료지침, pg.162-163 (표 6-2.1)
[2] Harrison 22e, pg.3211 (Table 416-6)
인슐린 치료
1. 인슐린 치료 적응증
제1형 당뇨병 (생존을 위해 필수)
제2형 당뇨병:
- 심한 고혈당 증상 (다음, 다뇨, 체중감소)
- HbA1c > 10% 또는 혈당 > 300 mg/dL
- 경구혈당강하제로 조절되지 않을 때
- 고혈당 위기 (DKA, HHS)
- 임신, 수술, 감염 등 스트레스 상황
2. 인슐린 종류 및 작용 시간
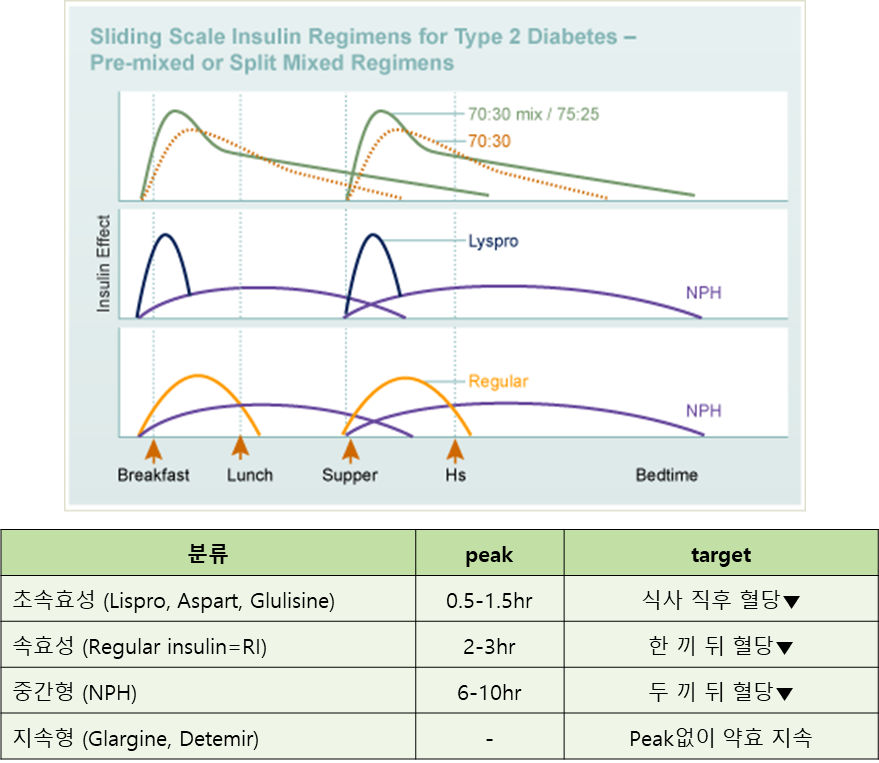
기저 인슐린 (Basal): 공복혈당 조절
- 초장기작용: Degludec (Tresiba), Glargine U-300
- 장기작용: Glargine (Lantus), Detemir
- 중간형: NPH (혼탁함, 12시간 지속)식사 인슐린 (Bolus): 식후혈당 조절
- 초속효성: Lispro, Aspart, Glulisine (식사 직전/직후)
- 속효성: Regular Insulin (RI) (식사 30분 전, DKA 정맥주사시 사용)고정비율 복합제 (FRC): 기저 인슐린 + GLP-1 RA (예: iGlarLixi, iDegLira)
3. 인슐린 용량 조절 원칙
아침 공복 혈당 높으면 → 취침 전(기저) 인슐린 증량
점심 식전 혈당 높으면 → 아침 식전 속효성 증량
저녁 식전 혈당 높으면 → 점심 식전 속효성 증량
취침 전 혈당 높으면 → 저녁 식전 속효성 증량
4. 아침 공복 고혈당의 감별 (새벽 3시 혈당 측정)

Somogyi 현상: 야간 저혈당 → 반동성 아침 고혈당
→ 치료: 기저 인슐린 (long acting) 감량 또는 야식 섭취Dawn(새벽) 현상: 성장호르몬 등으로 인한 새벽 혈당 상승 (저혈당 없음)
→ 치료: 기저 인슐린 증량
[1] Harrison 22e, pg.3208-3210
[2] 2025 당뇨병 진료지침, pg.176
연습문제 20문제
0/20 완료
0개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)