성인 전문소생술 (ACLS) : 심정지 1 - 심정지 인지 및 기본 소생술(BLS)
심정지 인지 및 기본 소생술(BLS)
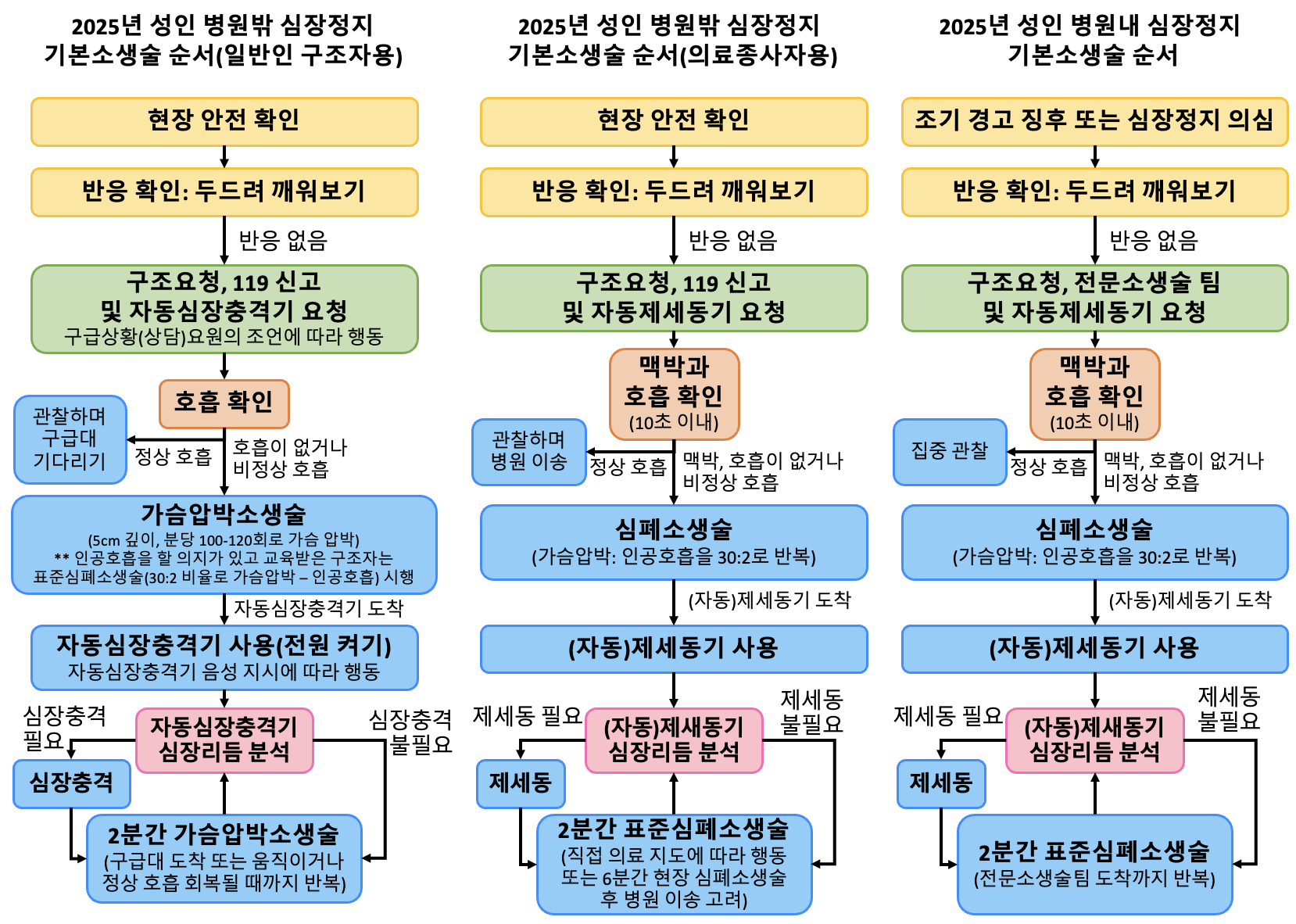
현장 안전 및 자극에 대한 반응 확인
현장 안전 확인: 구조자와 환자에게 위험 요소가 없는지 확인
반응 확인: 어깨를 가볍게 두드리며 "괜찮으세요?"라고 큰 소리로 질문
입 주변 청색증, 축 늘어진 자세, 차가운 피부 등을 육안으로 확인
구조요청/전문소생술팀 호출
반응이 없으면 즉시 119 신고 및 자동제세동기(AED) 요청
병원 내: 코드블루(Code Blue) 활성화 및 전문소생술팀 호출
** 나이에 관계 없이 전화 우선 (call first)
우리나라의 휴대전화 보급률을 고려했을 때, 심정지 환자의 나이와 관계없이 목격자는 119에 전화 신고를 먼저 한 후 심폐소생술을 시행하도록 권장한다.
단, 소아 심정지의 목격자가 1명이고 휴대전화를 소지하고 있지 않은 경우 2분간 심폐소생술을 시행한 후 신고 및 AED를 가져온다.
호흡/맥박 확인
일반인: 119신고 후 호흡확인 (구급요원의 도움을 받아 호흡 여부 및 비정상호흡 평가)
의료인: 되도록 환자 곁을 떠나지 말고 10초이내로 호흡과 경동맥 맥박을 동시에 확인
(넙다리동맥 동시에 확인할 수 있음)
심정지호흡 (Agonal gasp) : 환기 효과는 없으면서 느리고 불규칙하게 헐떡이는 양상의 호흡. 심정지 초기의 40-60% 환자에서 나타나며, 뇌가 허혈상태로 빠지면서 5-10초간 짧게 지속되는 전신/국소 근육 경련이 동반될 수 있음. 비정성, 코골이, 헐떡임, 간신히 호흡, 신음, 힘들어보이는 호흡 등으로 표현됨.
판단 및 조치:
정상 호흡 + 정상 맥박: 관찰하며 구급대/소생팀 대기 (회복 자세)
비정상 호흡(무호흡/심정지 호흡) + 맥박 있음: 구조 호흡(Rescue breathing) 시행
비정상 호흡 + 맥박 없음: 즉시 심폐소생술(CPR) 시작
회복 자세 (Recovery Position)
반응은 없으나 정상 호흡과 맥박이 있는 환자에게 적용
목적: 혀나 구토물로 인한 기도 폐쇄 예방 및 흡인 방지
방법: 환자를 옆으로 눕혀 머리를 낮게 하고 액체가 입 밖으로 흘러나오게 함
주의: 외상(척추 손상) 의심 시에는 적용 주의 (턱 밀어올리기 등으로 기도 유지하며 고정)
구조 호흡 (Respiratory Intervention)
적응증: 맥박은 있으나(>60회/분) 호흡이 없거나 비정상인 경우
속도: 6초마다 1회 인공호흡 (분당 10회)
재평가: 2분마다 맥박 확인
맥박이 소실되거나 60회/분 미만이며 관류가 좋지 않으면: CPR 전환
심폐소생술 (CPR)
가슴압박 : 인공호흡 비율 = 30 : 2
가슴압박 품질 (High-quality CPR):
위치: 흉골의 아래쪽 1/2 지점 (손꿈치 이용)
속도: 분당 100 ~ 120회
깊이: 약 5cm (6cm 넘지 않도록)
이완: 압박 후 완전한 가슴 반동(recoil) 허용
중단 최소화: 압박 중단 시간 10초 이내 제한, 가슴압박 분율(Fraction) > 60% 유지 권고
주기: 2분간 표준심폐소생술 지속 후 리듬/맥박 확인 및 교대
제세동 (Defibrillation/AED)
AED 도착 즉시 전원 켜고 패드 부착
리듬 분석: 분석 중 환자 접촉 금지
제세동 필요 시 (Shockable):
충전 후 제세동 버튼 누름 (주변 안전 확인)
제세동 시행 후 즉시 가슴압박 재개 (리듬 확인하지 않음)
제세동 불필요 시 (Non-shockable):
즉시 가슴압박 재개하여 2분간 CPR 시행
소생 후 및 이송 (Post-Resuscitation/Transport)
자발순환 회복(ROSC) 시: 호흡, 맥박, 혈압 등 활력징후 모니터링하며 병원 이송
현장 심폐소생술 지속: 직접 의료 지도에 따르거나, 6분간(3주기) 현장 심폐소생술 후에도 회복되지 않으면 병원 이송 고려
[1] 2025년 한국 심폐소생술 가이드라인, 제3장 기본소생술 pg.53-66
연습문제 10문제
0/10 완료
0개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)