폐암
폐암
1) 분류
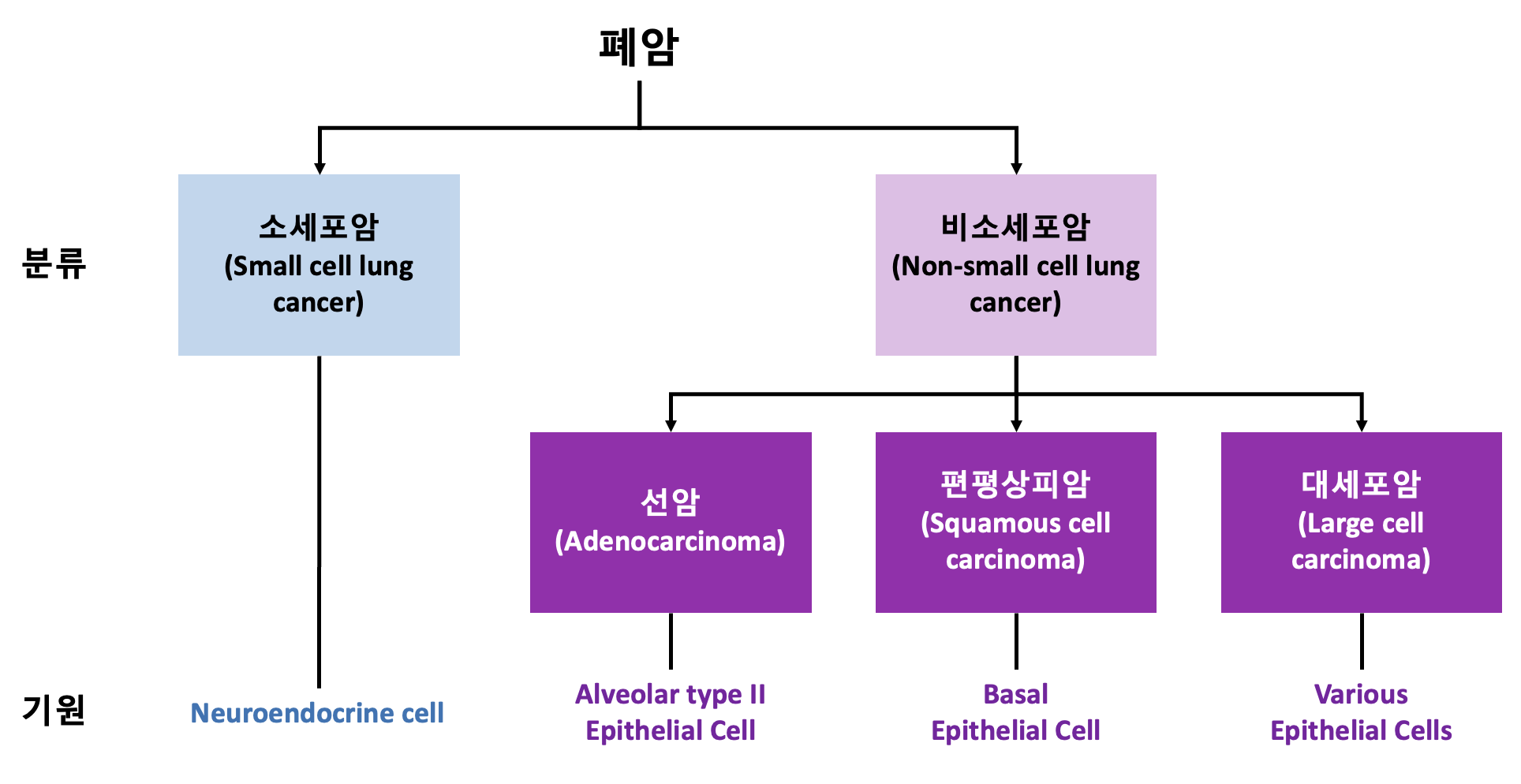
소세포폐암 (Small-cell lung cancer, SCLC): 전체 폐암의 약 15% 차지
비소세포폐암 (Non-small cell lung cancer, NSCLC): 전체 폐암의 약 85% 차지
선암 (Adenocarcinoma)
편평상피세포암 (Squamous cell carcinoma)
대세포암 (Large cell carcinoma) 등
2) 임상양상 (임상 양상으로부터 폐암을 의심한 후 영상에서 위치에 따라 어떻게 생검할지 고르는 문제가 빈출)
임상양상
기침, 객혈, 국소적 천명음, 호흡곤란 (obstructive) → central lung cancer 시사
호흡곤란 (restrictive), pleuritic chest pain → peripheral lung cancer 시사
체중감소, 위약감, 식욕감소
pancoast syndrome (C8-T12 involvement, shoulder pain → ulnar radiation), horner syndrome, SVC syndrome
paraneoplastic syndrome
dermatomyositis, polymyositis, SLE
Glomerulopathy (MGN 등)
고칼슘혈증 (squamous cell ca.의 ectopic PTH/PTHrP 생성)
Cushing syndrome, SIADH, LEMS (SCLC)
paraneoplastic cerebellar degeneration (anti-hu antibody)
gynecomastia (LCC)
Hypertrophic pulmonary osteoarthropathy (clubbing, periostitis, polyarthritis)
위험인자: 흡연력 (흡연력 20갑년 이상, 금연기간 15년 이내인 55-74세에서는 LDCT 매년 검진), 간접흡연, 직업력, 라돈가스, 공해, 방사선 노출
고위험군: heavy smoking history가 있거나 가족력, 위험 요인 노출력이 있는 경우
저위험군: 흡연력이 거의 없고 다른 알려진 위험요인이 없는 경우
3) 진단
영상검사
CXR (폐결절, golden S sign등의 무기폐소견)
흉부 CT: 진단의 핵심
FDG-PET/CT: 병기 설정 및 재발 평가에 중요
조직/세포검사
객담 세포검사 (Sputum cytology)
TBLB (Transbronchial lung biopsy) : 기관지내시경 하 조직생검
CT 유도하 경피적 폐생검 (CT-guided transthoracic needle biopsy)
EBUS-TBNA/EUS - FNA: 종격동 림프절 조직검사
CT 또는 PET/CT에서 종격동 림프절 전이가 의심되는 모든 경우 (림프절 단경 >1cm 또는 FDG 섭취 증가)
영상에서 종격동 림프절이 정상이더라도, 아래와 같이 잠재적 전이 위험이 높은 경우:
원발 종양이 중심부에 위치한 경우 (폐 내측 1/3)
CT 또는 PET/CT에서 N1 림프절 전이가 의심되는 경우
원발 종양의 크기가 3cm를 초과하는 경우
4) 생검 방법
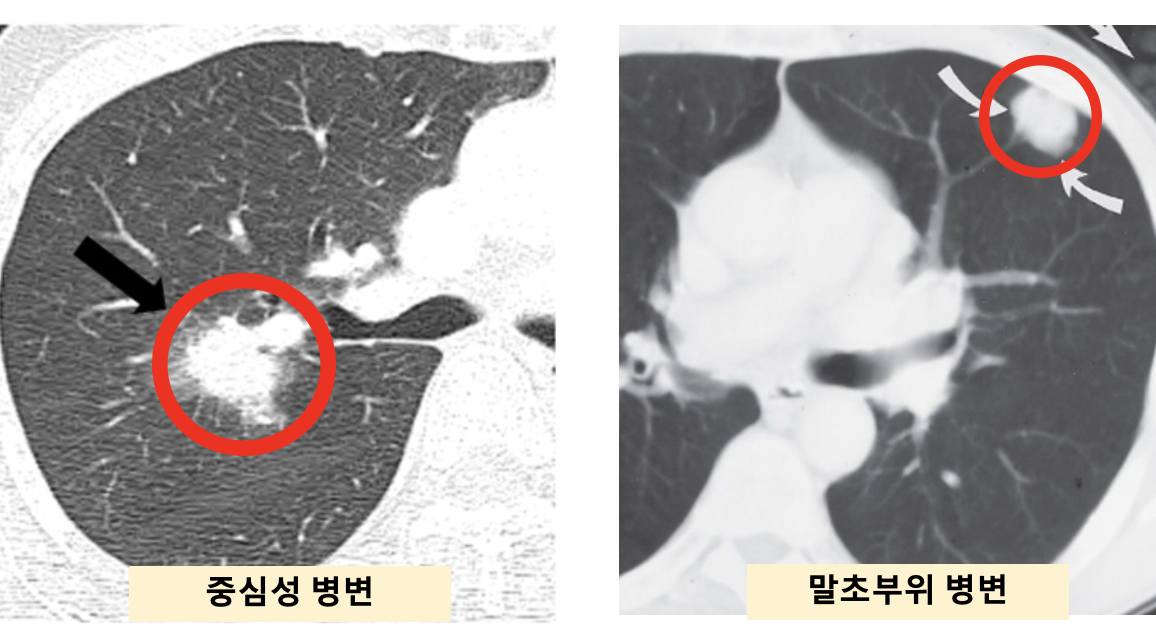
중심성 병변: 기관지내시경
말초부위 병변: PTNB (Percutaneous transthoracic needle biopsy), CT-guided gun biopsy, 비디오 흉강경 수술(VATS)
5) 생검 후 바이오마커 검사
2023년도 폐암 가이드라인의 주요 변화 사항
광범위 유전자 검사 (Broad molecular profiling)을 통한 동시 다중 유전자 검사를 강력히 권고
검사대상을 선암 뿐만 아니라 모든 NSCLC 환자로 확대
검사 대상: 진행성/전이성 NSCLC 로 진단된 모든 환자
필수 검사 항목: EGFR, ALK, ROS1, BRAF, PD-L1
NGS 권고 항목: NTRK, MET, RET, HER2, KRAS (NGS시행시 포함해서 검사하도록 권고)
액체 생검 (Liquid biopsy)
혈액에서 circulating tumor DNA를 추출하여 유전자 변이를 분석하는 액체 생검
조직획득이 어렵거나 불충분할 때 유용한 대안
EGFR TKI 치료 후 내성 기전을 확인하기 위한 재조직검사가 어려울 때 사용 가능
EGFR 돌연변이는 exon 18~21사이에서 일어나며, NSCLC에서 가장 흔하게 발생하는 유전자변이이다. T790M mutation은 가장 흔한 내성 유전자 변이로 erlotinib, gefitinib을 투여한 환자의 40-50%에서 발생한다. 따라서 위의 biomarker를 검사하는 것은 표적치료제의 선택와 내성 여부 확인에 있어 매우 중요한 검사이다.
6) 수술 전 검사
수술 전 전신상태 평가(ECOG) 및 PFT를 시행하여 수술이 가능한 상태인지 평가
[1] Harrison 21e, pg.595
[2] 2023 폐암 진료 가이드라인
폐암 병기 및 치료
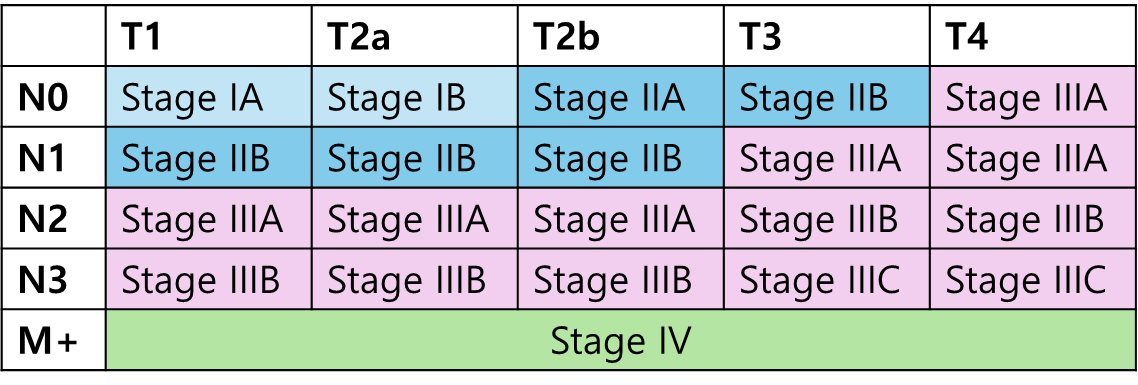
병기 설정 (AJCC 8th ed)
T staging
T1: Tumor ≤ 3cm
T2: Tumor 3 ~ ≤5cm or visceral pleura, main bronchus (carina제외), atelectasis to hilum (T2a 3~4cm / T2b 4~5cm)
T3: Tumor 5~ ≤7cm or invading chestwall, pericardium, phrenic n, or 같은 엽에 암 병변이 존재하는 경우
T4: Tumor > 7cm or invading mediastinum, diaphragm, heart, great vessel, RLN, carina, trachea, esophagus, spine or 같은 쪽 다른 엽에 암병변이 존재N staging
N1: 같은 쪽 pulmonary/hilar node에 림프절 전이
N2: mediastinal/subcarinal node에 림프절 전이
N3: 반대편 mediastinal/hilar/supraclavicular node 에 림프절 전이M staging
M1: 악성 흉수/심낭삼출 또는 흉막/심막에 결절 존재 또는 반대편 폐에 암 병변 존재
M2: single extrathoracic metastasis
M3: multiple extrathoracic metastasis
NSCLC 치료
2023년도 가이드라인의 주요 변화
조기 병기에서의 수술 후 보조면역/표적치료 도입
수술 전 선행요법의 새로운 옵션
전이성 병기에서 바이오마커 별 1차 치료제 선택
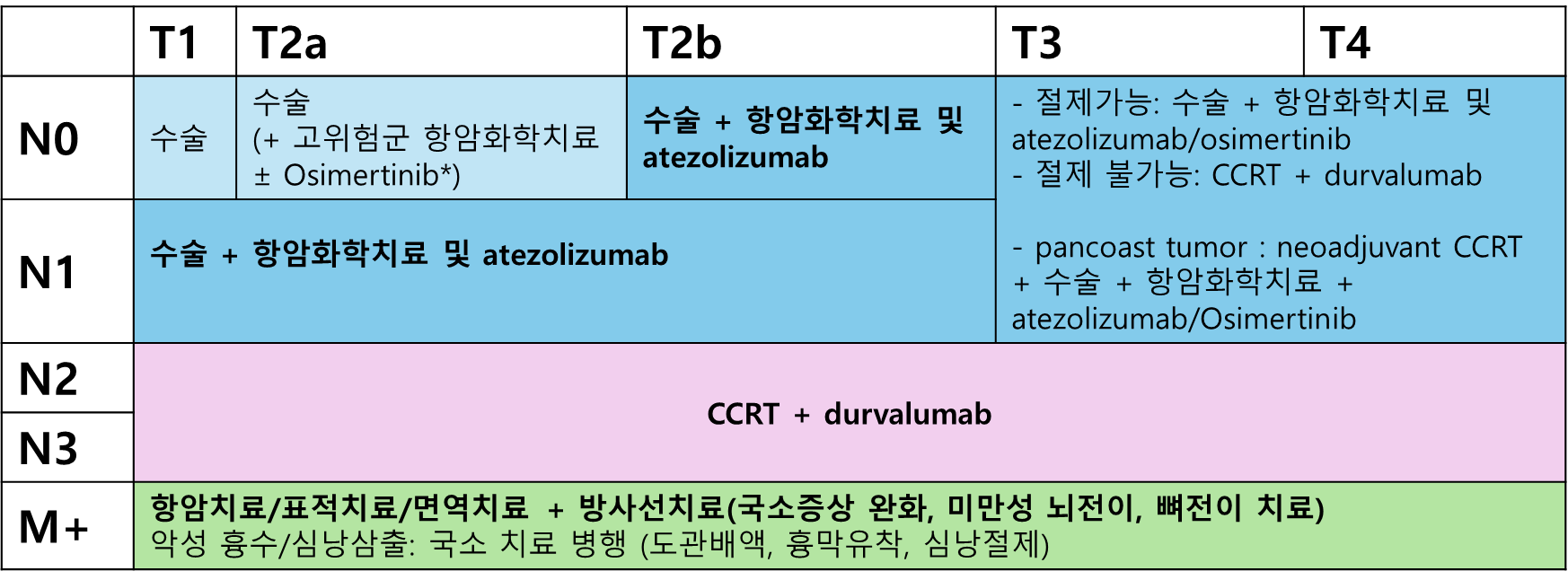
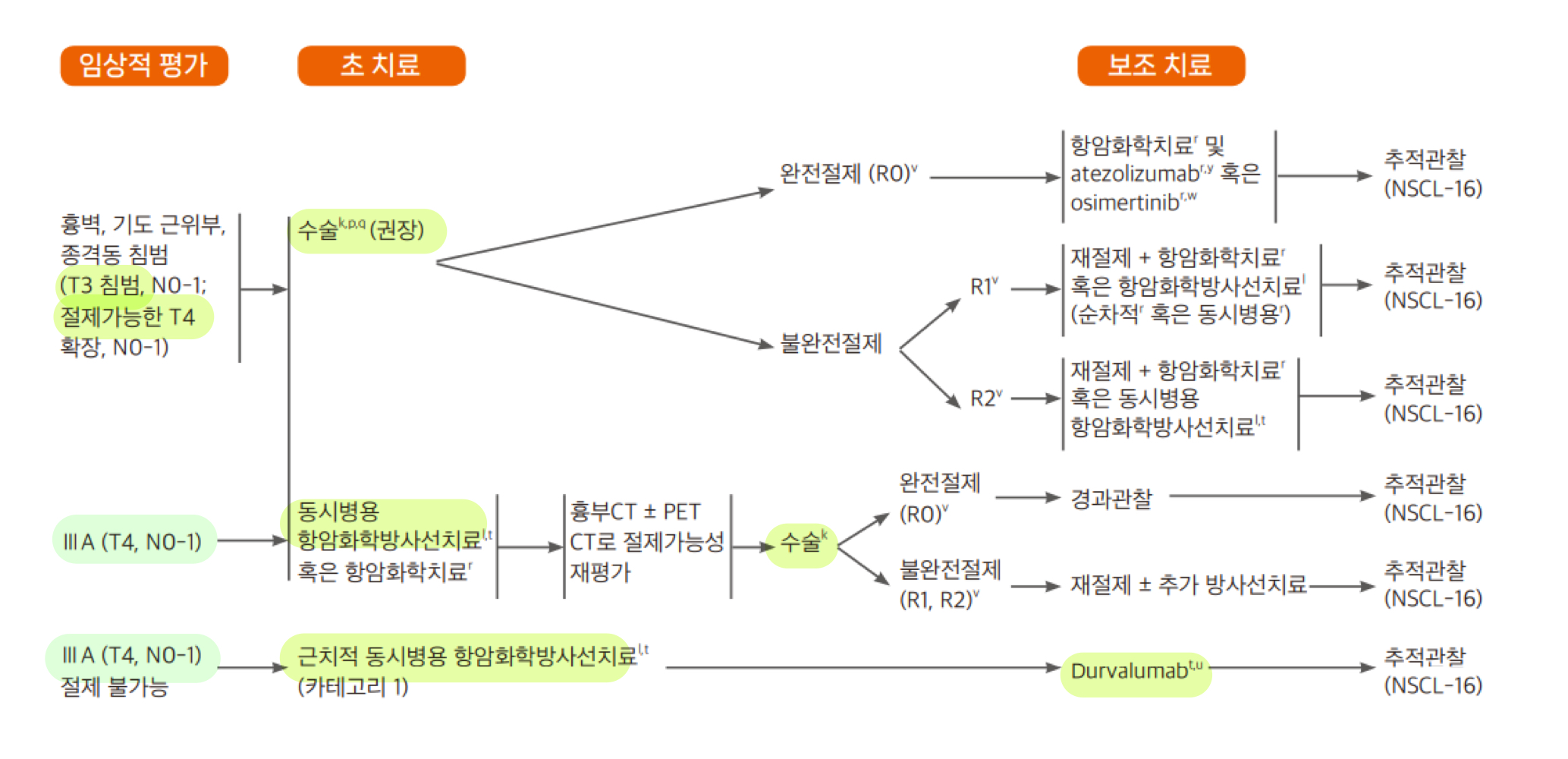
조기 병기 (stage I - resectable IIIA)
수술: 최소침습수술(VATS/로봇)이 표준.
2cm 이하 말초암은 폐보존술식(segmentectomy, wedge resectiond 등) 고려.수술 후 보조요법 (II-IIIA) : EGFR 변이 또는 PD-L1 발현율에 따라 보조항암요법 후 추가적인 표적/면역치료 시행
osimertinib (타그리소) 보조요법: IB-IIIA기의 완전절제된 NSCLC환자 중 EGFR 변이 (19del 또는 L858R)가 확인된 경우
atezolizumab (티쎈트릭) 보조요법: II-IIIA기의 완전 절제된 비소세포폐암 환자 중 PD-L1 발현율이 1% 이상인 경우
국소 진행성 병기 (IIIA, IIIB, IIIC)
CCRT 후 Durvalumab (임핀지) 공고요법
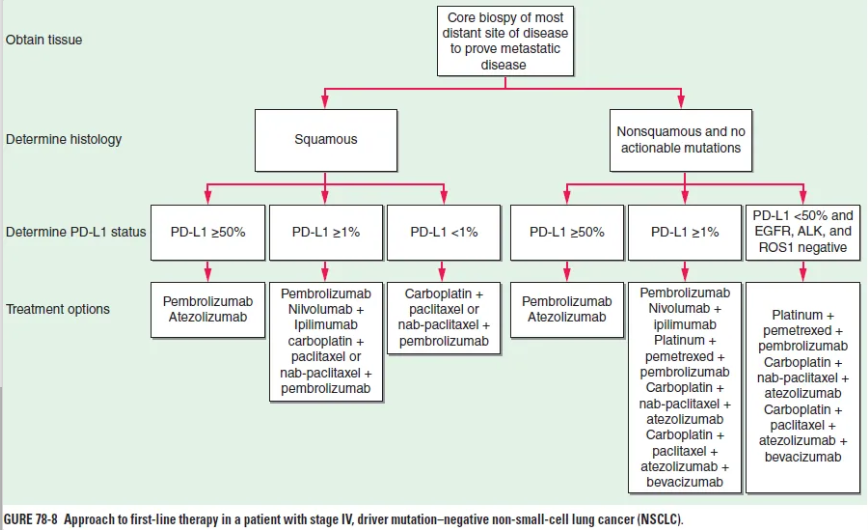
전이성 병기 (stage IV)
바이오마커 양성: 바이오마커 중심의 맞춤 치료
EGFR (Exon19del, L858R): osimertinib
EGFR Exon 20 삽입 : amivantamab, mobocertinib
ALK translocation: alectinib, brigatinib
ROS1 translocation: crizotinib, entrectinib
BRAF V600E: dabrafenib +trametinib
바이오마커 음성: PD-L1 발현율 및 조직학적 아형에 따라 결정
PD-L1 발현율 ≥ 50% : 면역치료제 우선
Pembrolizumab (키트루다) or atezolizumab 단독 요법
PD-L1 발현율 1-49%: 면역치료제 + 항암제 병용
편평세포암: 면역항암제 + taxel + platin
비편평세포암: platin + pemetrexed + pembrolizumab
PD-L1 발현율 < 1%: 항암제
국소치료
국소증상/뇌전이: 완화적 RT
뼈전이: RT + bisphosphonate/denosumab
악성 흉수/심낭삼출: 도관배액, 흉막유착, 심낭절제
SCLC의 병기와 치료
2023년도 가이드라인의 주요 변화
확장 병기 SCLC의 1차 치료에 면역항암제가 표준치료 진입
Limited stage : 1기~3기 (Tany, Nany, M0); 다발성 폐결절은 제외
표준 치료: 근치목적의 CCRT (Etoposide + cisplatin +흉부방사선 치료)
치료 후 완전/부분 관해 시: 예방적 전뇌조사(PCI) 또는 주기적 뇌 MRI 감시
**CCRT와 함께 예방적 전뇌 조사 (PCI)가 과거에는 모든 환자에게 강력히 권고되었으나, 장기적 신경독성 우려가 있어 환자와 충분히 상의 후 결정하거나, 주기적 뇌 MRI통한 감시를 시행극초기(T1-2N0)의 경우 수술 후 보조항암치료도 고려 가능
Extensive stage : 4기 (M+), 다발성 폐결절이 있는 T3/T4
표준 치료: 항암화학요법 + 면역항암제 병용
Atezolizumab + (Carboplatin + Etoposide)
Durvalumab + (Platinum + Etoposide)
유지요법/추가치료
초기 4주기 병용요법 후 면역항암제 단독 유지요법 시행
고식적 방사선치료: 국소 증상 또는 뇌전이가 있는 환자에서 증상완화 목적을 위해 시행
[1] 2023 폐암진료지침 3판, pg.98
폐암 관련 합병증
[상대정맥 증후군]
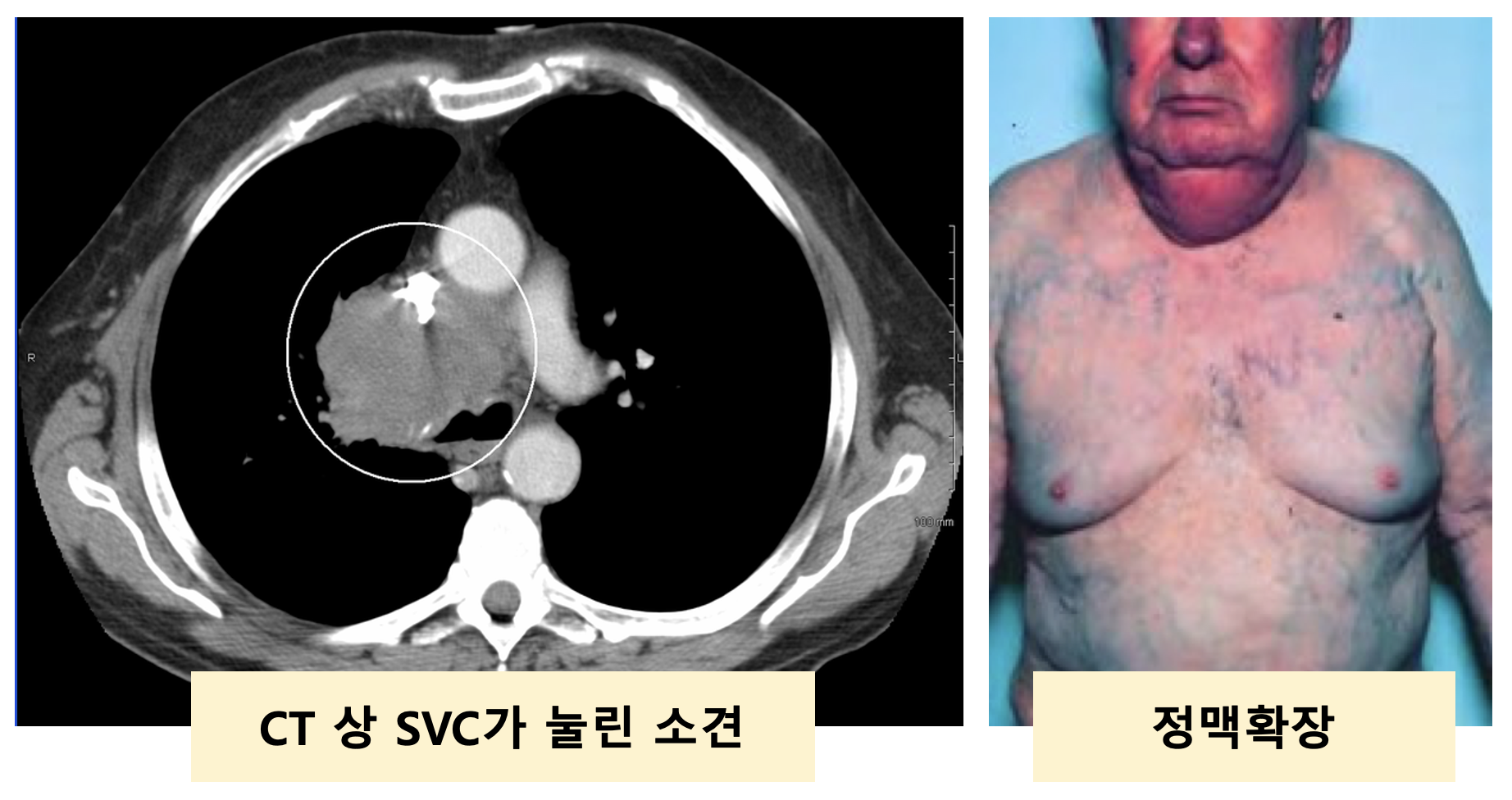
정의: 위대정맥(SVC)의 obstruction에 의한 venous return 감소로 각종 증상이 일어나는 것
원인: 암 종괴(폐암, 림프종, 전이암 등)가 위대정맥(SVC)을 눌러 발생하는 경우가 대부분
증상 : 호흡곤란, 얼굴/팔 부종, 정맥확장 등
치료
대증치료: 이뇨제, 산소, head elevation, 하지로 수액공급
비소세포폐암: 방사선치료 ± 스텐트 / CCRT (이전에 시행된 적 없는 경우) ± 스텐트
소세포폐암: 항암화학요법 ± 고식적 국소 RT
[1] Harrison 21e, pg.565~566
1개의 글
** 제목만 보더라도 어떤 내용인지 알 수 있도록 완성된 문장으로 작성해주세요.
예시) 초음파 (X) → 초음파 사진에서 PDA 소견을 어떻게 알 수 있나요? (O)